Симптомы и лечение ветрянки при беременности

Содержание
Ветряная оспа ‒ острая вирусная инфекция, которая передается воздушно-капельным путем. Она отличается специфическими симптомами (сильной сыпью на теле, высокой температурой и т. д.). Зачастую болеют дети 4-6 лет, но иногда заражаются взрослые. Ветрянка при беременности может стать причиной серьезных осложнений у мамы и малыша. Симптомы и риски заболевания отличаются в каждом триместре.
Опасна ли ветряная оспа у беременных
Для женщины, которая вынашивает ребенка, ветрянка не считается опасным заболеванием. По медицинской статистике она диагностируется в 1 случае из 10000.
Эти показатели возрастают, если у будущей матери нет приобретенного иммунитета, и она не делала прививку от болезни.
Ветрянка у беременных в 1-2% случаев может привести к серьезным последствиям:
- Выкидыш, преждевременные роды (до 28-ой недели).
- Кровотечение.
- Замирание плода: гибель эмбриона, нарушение гомеостаза, ослабление мускулатуры матки.
- Снижение или потеря зрения. Сыпь на веках приводит к образованию рубцов и нарушениям зрительной функции.
- Бактериальная пневмония – воспаление легких с летальным исходом в 13-14% случаев.
Риски для малыша
Последствия ветрянки для плода могут быть разными. Это зависит от срока беременности, иммунитета матери и других факторов. Развиваются рубцы на кожном покрове, появляются проблемы с нервной и зрительной системой, деформация конечностей, судороги.
Возрастает риск преждевременных родов и гибели плода.
Заражение в первом триместре
Когда инфекция развивается в первые три месяца, то опасность появления врожденных дефектов составляет 1-2%. Возможные последствия болезни до 20-ой недели вынашивания плода:
- Заражение инфекцией, что может привести к его гибели.
- Нарушение нормального развития нервной системы.
- Сбои в формировании структур соединительной, мышечной тканей.
- Дефекты развития зрительных органов.
- Нарушение пропорций тела (короткие руки, ноги).
С 13 по 20 неделю беременности
При заражении в 13-20 недель риск развития дефектов у плода составляет менее 1%. Ветрянка во время беременности менее опасна для малыша, чем в первом триместре. Это объясняется тем, что плацента полностью сформировалась и защищает плод от воздействия инфекции.
Даже если женщина страдает от тяжелой формы патологии в 13-20 недель беременности, ребенок чувствует себя нормально.
За неделю-две до рождения ребенка
В этот период передача инфекции плоду маловероятна. Если она произойдет, то у ребенка будет легкая форма заболевания. После рождения он получит антитела от матери.
За 5 дней до родов или после
В этом случае шансы заражения составляют до 30%. Высокий риск объясняется тем, что иммунная система малыша пока слабая и не может дать отпор бактериям. От матери антитела он еще не получил (они поступают в организм при грудном вскармливании). У плода развивается тяжелая форма инфекции.
Ее основные последствия:
- воспаление печени;
- поражение верхних дыхательных путей;
- энцефалит (воспаление головного мозга).
Если женщина заболела за 5-7 дней до родов, то новорожденного временно изолируют и кормят искусственно.
Грудное кормление врач разрешает только после проведения курса лечения.
Симптомы
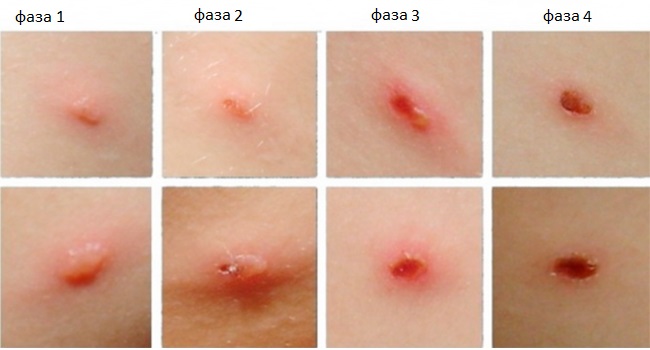
Нередко наблюдают следующие признаки вирусной инфекции:
- Повышение температуры тела до 37-39 °С, лихорадка.
- Частые боли в животе.
- Общее значительное недомогание.
- Появление сыпи через 1-2 дня. Она выглядит, как пузырьки красного цвета с мутной жидкостью внутри. Со временем волдыри лопаются и покрываются корочкой.
- Высыпания появляются эпизодами, с повтором в 3-5 дней.
Инкубационный период
Первые симптомы заболевания появляются примерно через 12-16 дней после попадания инфекции в организм. Признаки ветряной оспы похожи на проявления гриппа, через два дня формируется сыпь.
Беременная остается заразной на протяжении 2 суток после инфицирования и до того момента, пока лопнувшие волдыри не покроются корочкой.
Лечение
Классическая схема лечения ветрянки:
- Прием противовирусного препарата (Ацикловир).
- Обработка сыпи раствором марганцовки или зеленкой.
- Инъекция иммуноглобулина маме и ребенку после родов.
Ацикловир

Этот препарат разрешено использовать для лечения ветрянки на любом сроке беременности. Ацикловир эффективно убивает вирусы, для которых характерны высыпания на коже и слизистых оболочках. Препарат блокирует развитие новой сыпи, обеззараживает, выборочно действует на ДНК вируса, практически не затрагивая клетки организма.
В первом и втором триместрах беременности врач выписывает крем или мазь Ацикловир. Пораженную кожу нужно смазывать каждые 4-5 часов (не больше пяти раз в день).
Длительность лечения ‒ максимум 5 дней.
На поздних сроках беременности Ацикловир назначают в таблетках или капсулах. Суточная доза не должна превышать 400 мкг, ее делят на 2-3 приема. Продолжительность курса терапии составляет 8-10 дней. Внутримышечные или внутривенные инъекции используют в стационаре при тяжелой форме болезни.
Иммуноглобулин для новорожденного
Когда заражение происходит незадолго до родов, то сразу после них молодой маме и ребенку вводят специфический противоветряночный иммуноглобулин. Он облегчает общее состояние и уменьшает продолжительность болезни. Препарат содержит антитела к вирусу, которые помогают сформировать иммунитет.
Показания для неотложной медицинской помощи
Вызывать скорую при беременности необходимо в следующих случаях:
- Высыпания, которые не проходят больше 14 дней.
- Длительная головная боль, постоянная рвота, светобоязнь, сонливость.
- Температура тела 39-40°С, которая держится 2 дня и больше.
- Высыпания на глазных яблоках.
- Сильный кожный зуд, который не удается устранить самостоятельно.
- Затрудненное дыхание, постоянный кашель.
- Значительное покраснение, болезненность кожи.
Как избежать заболевания
Чтобы предотвратить развитие инфекции, женщине необходимо сдать анализ на антитела к ветрянке ‒ проверить, есть ли иммунитет к болезни. Если он отсутствует, то нужно сделать прививку.
Анализ крови на антитела
Если есть риск заболеть, то нужно пройти обследование на наличие специфических иммуноглобулинов в организме. ИФА (иммуноферментный анализ) определяет точное количество антител IgM и IgG в крови. Расшифровка ИФА включает такие сведения: болел ли человек ветрянкой ранее, какой процент вероятности заражения, наличие начальной стадии болезни.
Прививка от ветрянки
Защититься от ветрянки и серьезных осложнений поможет вакцинация. Перед тем, как беременеть, за 6 месяцев до предполагаемого зачатия, рекомендуется сделать прививку. Вакцина легко переносится в большинстве случаев. Она включает живой штамм вируса, который провоцирует скрытую инфекцию в организме.
Правила проведения вакцинации:
- Нельзя делать прививку беременной женщине (только после родов).
- Зачатие лучше планировать не раньше, чем через 2-3 месяца после вакцинации.
- Чтобы выяснить, нужно ли делать прививку, стоит сделать иммуноферментный анализ крови.
- После вакцинирования нельзя общаться с людьми, которые не болели ветряной оспой.
- Противопоказания к прививанию: туберкулез, ВИЧ, аллергия на составные компоненты препарата.
Можно ли заболеть повторно
Если женщина уже переболела, то у нее развивается пожизненный иммунитет к вирусу ветряной оспы, но есть невысокий шанс повторного заражения. Рецидив нередко происходит при ослабленном иммунитете. По этой причине будущей маме лучше не контактировать с больными людьми или максимально ограничить общение с ними.
Вероятность заразиться от недавно привитого ребенка
Заболеть ветряной оспой после общения с привитым малышом можно, ведь в его организм с вакциной попадает вирус. Такие случаи редко встречаются ‒ от 2 до 5%. Шанс заразиться от вакцинированного ребенка намного ниже, чем от того, кому прививку не делали.
[adinserter block="5"]