Беременность после ЭКО

Содержание
Процедура экстракорпорального оплодотворения считается эффективной, но не дает 100% гарантию благоприятного исхода. Гестационный период после ЭКО требует повышенного внимания и бдительности врачей. Это связано с рисками невынашивания и развития пороков у плода.
Шансы на наступление беременности
Вероятность оплодотворения с первого раза при ЭКО отмечается у 40% бесплодных пар. Каждая следующая попытка увеличивает этот показатель. По данным статистики, высокий шанс зачатия наступает на 4 раз искусственного оплодотворения. При этом зафиксированы случаи наступления беременности после 10 попытки.
К процедуре ЭКО прибегают пары, которые при регулярной половой жизни в течение 2–3 лет не могут зачать ребенка. Проблема бесплодия может диагностироваться как у женщины, так и мужчины. Кроме патологий, провоцирующих женское и мужское бесплодие, шансы на успешное проведение ЭКО снижаются за счет возраста потенциальных родителей, качества питания, вредных привычек, наличия сопутствующих заболеваний.
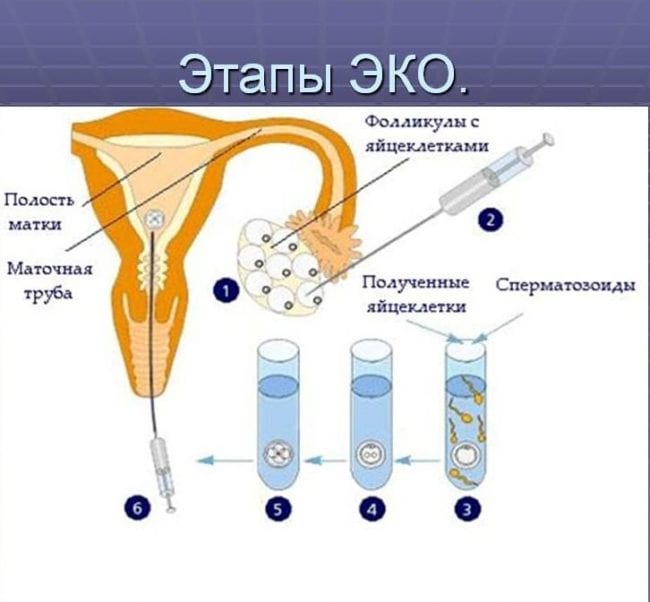
Показания для ЭКО и вероятность наступления беременности:
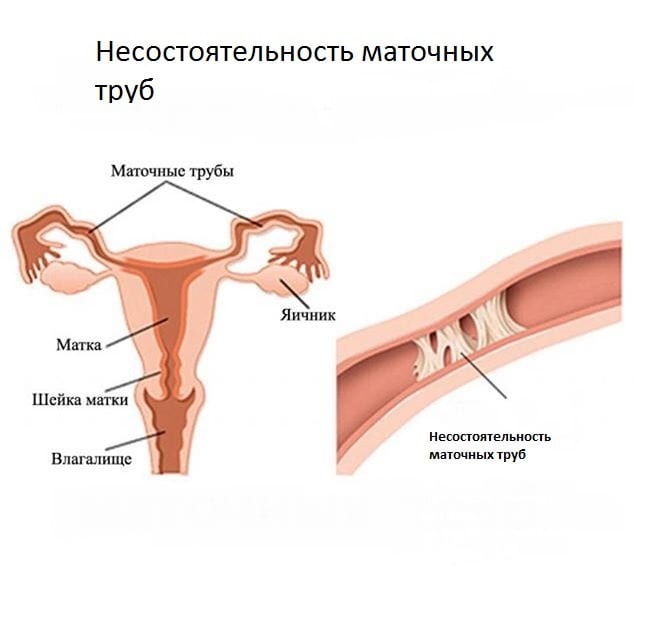
- Несостоятельность маточных труб.
Существует две формы: отсутствие труб, трубно-перитонеальное бесплодие. Отсутствие органа может быть врожденным либо приобретенным (удаление хирургическим путем). Трубно-перитонеальное бесплодие развивается после перенесенных ранее заболеваний – хламидиоза, гонореи, микоплазмоза.
Еще непроходимость может быть связана с намеренным перевязыванием (как способ контрацепции). Вероятность зачатия с помощью ЭКО в сравнении с другими формами женского бесплодия высокая – 80%. При этом зафиксированы случаи искусственного оплодотворения с первой попытки.
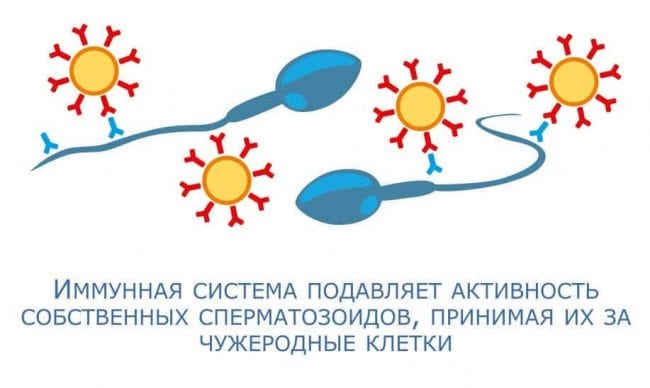
- Иммунологическое бесплодие.
При этой патологии в женском организме продуцируются особые антиспермальные антитела. Они разрушают хвостик сперматозоидов. Пораженные гаметы не могут добраться до пункта назначения (матки), оплодотворение становится невозможным. При незапущенных формах вероятность успешного ЭКО составляет 60%. Запущенные стадии требуют лечения, и только потом совершаются попытки искусственного оплодотворения.
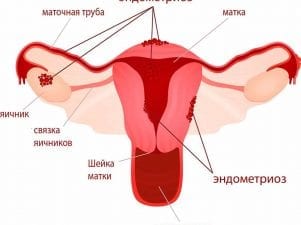
- Эндометриоз.
Разрастание тканей на половых органах (фаллопиевых трубах, матке, яичниках). Новообразование носит доброкачественный характер. В результате патологических изменений образуются спайки в маточных трубах, развивается непроходимость. После курса гормонотерапии, повышающей уровень эстрогена, появляются высокие шансы забеременеть естественным путем.
При тяжелых формах эндометриоза показана операция. После нее шансы на зачатие возрастают в разы. Если долгожданное событие после многочисленных попыток не наступает, парам советуют прибегнуть к экстракорпоральной методике. Вероятность положительного результата – 60–70%.
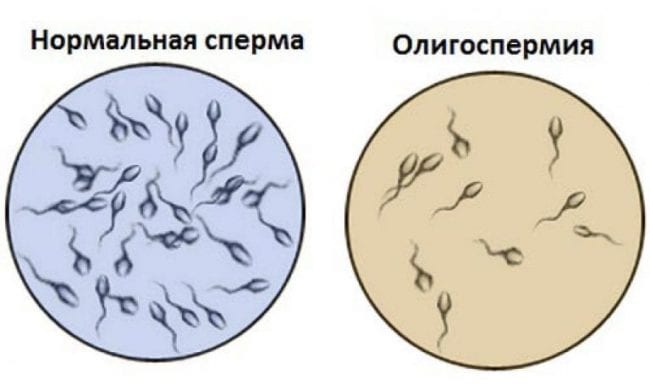
- Олигоспермия у мужчин (несостоятельность половых желез).
Объем выработки эякулята в норме считается 1,5–2 мл. При объеме менее 1,5 мл диагностируется олигоспермия. Заболевание поддается консервативному лечению. При 1 и 2 степени после гиперстимуляции желез отмечаются высокие шансы зачатия естественным путем. ЭКО показано при 3 и 4 стадии олигоспермии. Вероятность успешного оплодотворения составляет 50–60%.
- Астеноспермия (слабая подвижность сперматозоидов).
В норме эякулят содержит более 50% активных сперматозоидов. При уменьшении этого показателя шансы на зачатие снижаются. Заболевание тяжело поддается медикаментозному лечению. Врачи рекомендуют парам воспользоваться экстракорпоральной методикой. Вероятность положительного результата – 40–50%.
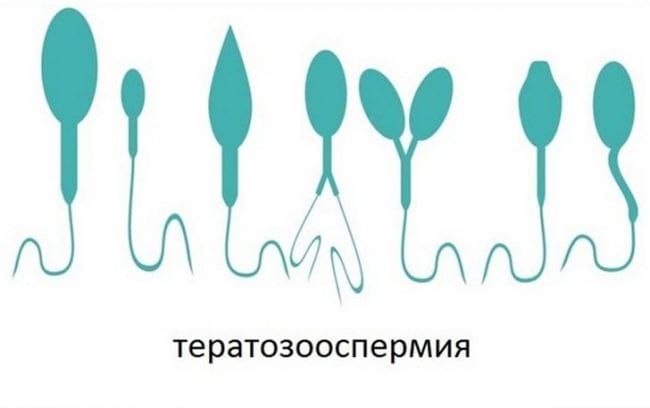
- Тератозооспермия.
Диагностируется при наличии в семенной жидкости более 50% патологических сперматозоидов. Чем выше этот показатель, тем меньше шансы наступления беременности естественным путем. Следует понимать, что и ЭКО в этом случае может быть совершенно бесполезным, так как иногда содержание патологических гамет достигает 100% всего объема семенной жидкости.
Признаки и симптомы наступления беременности
Многие женщины утверждают, что первые симптомы беременности можно ощутить уже на второй день после подсадки эмбриона. Такие утверждения не имеют под собой четкого медицинского объяснения. Врачи не сопоставляют появившиеся характерные признаки с успешным оплодотворением. Они считают, что это связано с активной гормональной терапией, предшествующей ЭКО и остаточными явлениями инъекций ХГЧ.

По медицинским показаниям женщина может ощущать такие изменения:
- Первый день. Ощущается тянущая боль внизу живота и пояснице.
- Второй день. Появляется вздутие, нарушается работа ЖКТ.
- Третий день. Возможно повышение температуры тела. Если отметка переходит показатель 37,5˚С – это повод обратиться к врачу.
- Четвертый день. Боль внизу живота утихает.
- Пятый день. Дискомфорт в лобковой зоне.
- Шестой день. Снова появляются тянущие боли внизу живота, напоминающие начало менструации. Считается, что в этот период эмбрион внедряется в стенки матки. Если этого не произошло, эмбрион погибает.
- Седьмой – восьмой день. Иногда отмечаются выделения мажущего характера. Могут означать удачное внедрение эмбриона либо начало нового менструального цикла.
- Девятый-десятый день. Тест на беременность может показать слабоположительный результат, но отсутствие второй красной полосы не означает неудачу ЭКО.
- Тринадцатый-четырнадцатый день. Появляются достоверные симптомы беременности. Отмечается реакция на уровень ХГЧ (тест на беременность положительный).
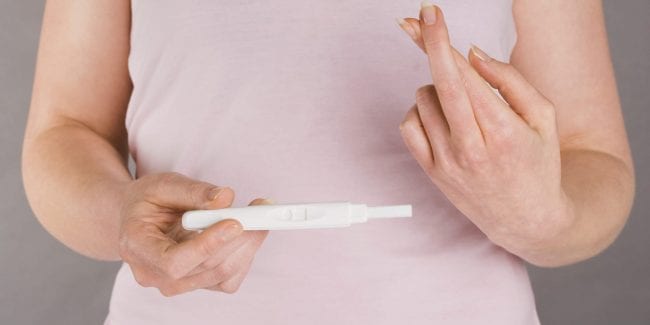
Тест на беременность не является достоверным способом подтверждения наступившей беременности.
В организме может быть остаточный ХГЧ после проведенных перед экстракорпоральной процедурой инъекций. Подтвердить оплодотворение способно только УЗИ исследование.
Особенности течения беременности после ЭКО
По статистике в 30% всех случаев процедура искусственного оплодотворения заканчивается самопроизвольным абортом. Кроме этого существуют риски неудачных родов, внутриутробной гибели плода. Женщине после искусственного зачатия следует на протяжении всего срока наблюдаться у высококвалифицированных специалистов. Гестационный период делят на три триместра:
- 1 триместр (с момента зачатия до 14 недели). Самый важный и опасный период. Происходит закладка жизненно важных органов и систем ребенка. Женщина начинает ощущать первые признаки беременности (токсикоз, головокружение, смена вкусовых пристрастий, сонность, частые мочеиспускания и т. д.).
- 2 триместр (с 15 по 26 неделю). Происходит завершающий этап формирования плаценты. Развивается мускулатура, система зрения, голосовые связки. Признаки токсикоза ослабевают либо исчезают. Врачи рекомендуют в этот период принимать витаминные комплексы и биодобавки.
- 3 триместр (с 27 по 40 неделю). В этот период полностью формируется дыхательная, сердечно-сосудистая, опорно-двигательная системы ребенка. В связи с увеличением массы плода женщина ощущает изжогу, одышку, повышенное давление, тошноту, боль в поясничном отделе.
Первые дни после процедуры
Эмбрион должен прижиться в маточном теле. На начальном этапе начинают развиваться плацентарные ткани. От функциональной способности плаценты зависит дальнейшее течение беременности. В этот период существует высокий риск кровотечений. Будущая мать с целью сохранить беременность обязана принимать прогестерон.
Вероятность выкидыша в первые дни искусственного оплодотворения достигает 58%. У пациенток с эндокринным бесплодием этот показатель равен 61%. В таких ситуациях обязательно требуется гормональная терапия. Одной из причин выкидыша является реакция иммунной системы, при которой происходит активная выработка антител, отвергающих эмбрион.
Ранний период беременности
Вероятность самопроизвольного аборта в первые месяцы беременности составляет 45–50%. Малейший негативный фактор способен спровоцировать врожденные пороки, гипоксию плода, выкидыш. Для исключения риска осложнений будущей маме следует внимательно прислушиваться ко всем происходящим изменениям. При появлении тревожных признаков нужно обратиться к своему гинекологу. Пациентке назначают бета-адреномиметики и спазмолитики.
Предродовой период
Экстракорпоральная методика оплодотворения негативно отражается на состоянии плаценты. Она начинает преждевременно терять свои функциональные способности. Это обусловлено процессом старения. Начиная с 32 недели гестационного периода усиливается контроль зрелости плаценты. Наблюдения проводят при помощи УЗИ исследования. При несостоятельности органа может быть угроза замершего плода. Решается вопрос о раннем проведении кесарева сечения.
Как сохранить беременность после ЭКО
Подсаженный эмбрион попадает в обычную для него среду, начинает развивается естественным путем. Говорить об отличии беременности наступившей природным способом и после ЭКО не будет уместным. Скорее течение гестационного периода после ЭКО имеет определенные особенности. Кроме этого, у пациенток возрастают риски невынашивания. Это связано с:
- Возрастом женщины. Как правило, к экстракорпоральной методике прибегают пациентки, возраст которых более 30 лет. Беременность создает нагрузку для организма и обостряют хронические процессы.
- Наличием сопутствующих патологий. После 30 лет все больше появляется многочисленных нарушений в организме. Необязательно они будут связаны с репродуктивной функцией. Беременность становится большой нагрузкой. Есть вероятность, что имеющиеся скрытые заболевания могут активизироваться в самый неподходящий момент.
- Гормонотерапией. Перед процедурой ЭКО женщине назначается курс гормонотерапии. Каждый организм индивидуален, и даже самый опытный врач не способен спрогнозировать его реакцию.
- Многоплодной беременностью. По статистике многоплодная беременность после искусственного оплодотворения встречается намного чаще, чем при естественном зачатии. Вынашивание нескольких малышей требует особенного контроля при естественном зачатии, а при ЭКО так тем более. Кроме этого, после экстракорпорального оплодотворения существует вероятность развития более 2 эмбрионов. Если это ставит под угрозу беременность и жизнь матери, принимается решение о резекции других эмбрионов.
- Ослаблением иммунной системы. Организм в период гестации становится уязвленным к негативному воздействию инфекционных агентов. Женщина, перенесшая ЭКО, находится в сильном эмоциональном напряжении, это еще больше подавляет иммунную реакцию.

Ведение беременности после ЭКО подразумевает регулярный мониторинг состояния пациентки и плода. Он преследует такие цели: сохранение беременности на этапах внедрения эмбриона, своевременное распознавание возможных пороков развития плода, разработка тактики успешных родов.
Наблюдение беременности после ЭКО включает осмотр не только гинеколога, но и узкопрофильных специалистов. Цель – на ранних сроках распознать и исключить развитие сопутствующих заболеваний. Пациентке за весь срок придется 2–3 раза проходить полный медицинский осмотр.
Для благополучного течения беременности будущей маме назначают такой курс поддерживающей терапии:
- На этапе подготовки к предстоящему оплодотворению проводят полную диагностику (трансвагинальное УЗИ, общий анализ крови, анализ на гормоны, анализ на совместимость сперматозоидов и яйцеклетки, спермограмма). По результатам исследований назначается курс гормоностимулирующей терапии.
- Сразу перед оплодотворением берется кровь на уровень Эстрадиола. В день процедуры назначается поддержка гормонального фона – 2 свечи Утрожестана, 1 укол Прогестерона, инъекции Фрагмина (курс не более 5 дней).
- Спустя 5 суток после подсадки эмбриона снова сдается кровь на Эстрадиол. В зависимости от результатов, к Утрожестану и инъекциям Прогестерона добавляется Прогинова.
- Через 8–9 суток опять проводится контроль уровня Эстрадиола. При высоком показателе можно уже говорить об успешном оплодотворении. Поддерживающая гормонотерапия отменяется только лечащим врачом после ряда диагностических исследований. Как правило, гормоны принимаются до начала 3 триместра.
Риск невынашивания беременности
Самым опасным периодом считаются первые недели. После удачного прохождения этого этапа наступает время, которое опасно гестозом и гипоксией плода. Степень опасности составляет 20%. Основным угрожающим фактором являются показания к ЭКО (бесплодие). Последствия: отслоение плаценты, омертвление тканей, гибель плода.
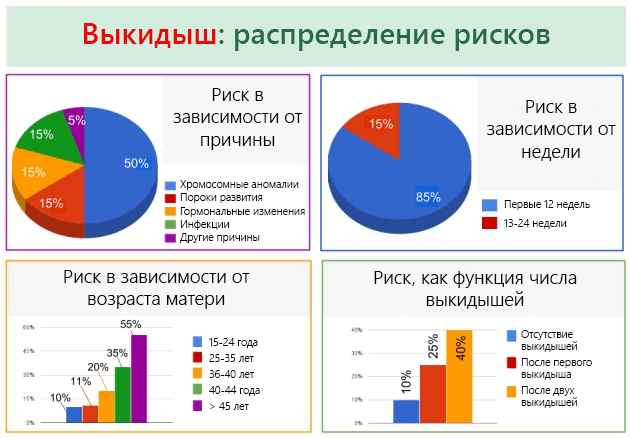
Причины невынашивания:
- истмико-цервикальная недостаточность (аномалии шейки и перешейка матки);
- патологические изменения структуры эндометрия (миома, спайки, последствия неудачных абортов);
- инфекционные инвазии (туберкулез, цистоматоз);
- соматические заболевания (сахарный диабет в острой фазе);
- интоксикация ядовитыми веществами (цинк, свинец, мышьяк);
- бесконтрольный прием лекарственных препаратов;
- последствия ранее перенесенной химиотерапии.
Угроза выкидыша
После удачного ЭКО женщины больше всего опасаются не выносить малыша. На первых неделях эта угроза достигает 58%, но после удачного внедрения эмбриона в матку она снижается до 40%, а на третьем триместре до 20%. Самым опасным периодом считается 1–6 неделя после оплодотворения.
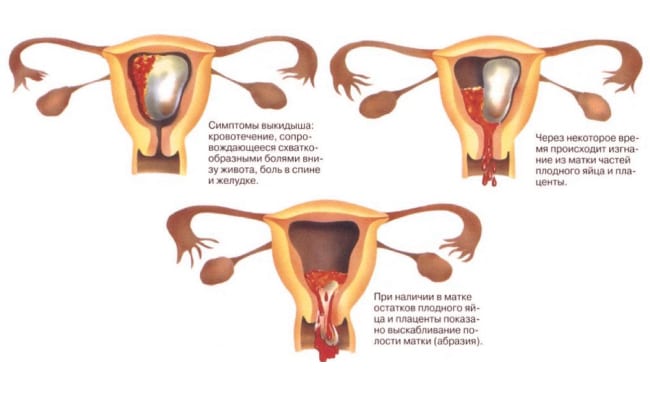
Причины, провоцирующие угрозу выкидыша:
- хромосомные нарушения эмбриона;
- иммунологический конфликт плода и матери;
- мутации генома одного или обеих родителей;
- конфликт резус-факторов;
- антифосфолицидный синдром (аллергическая реакция на собственные фосфолипиды, в результате которой образуются антитела);
- эндокринные патологии;
- высокий уровень мужских гормонов;
- инфекционные заболевания;
- повреждения матки в результате хирургического вмешательства;
- пренебрежение правилами вынашивания плода (чрезмерные физические нагрузки, стрессы, вредные привычки, некачественное питание);
- экология