Сроки проведения второго скрининга при беременности

Содержание
Чтобы выносить здорового ребенка, нужно следить за внутриутробным развитием плода. Женщинам надо регулярно проходить ряд обследований. Выполнение скринингов в назначенный период поможет вовремя диагностировать нарушения. Это сохранит здоровье матери, ребенку.
Что входит во второй скрининг при беременности
Комплексное обследование очень информативно. Оно подтвердит/опровергнет предшествующие результаты – полученные еще в 1-м триместре. Скрининг переводится с английского как «просеивание». Мероприятие выявит риски, патологии. Маме предстоят:
- УЗИ – ультразвуковое исследование – для раннего обнаружения пороков развития.
- Биохимический анализ крови – с указанием пропорций гормонов и белков, влияющих на формирование эмбриона
Когда делают второй скрининг при беременности
Примерные сроки второго скрининга при беременности – 16–22-я недели. Нюансы:
- Сдать кровь на биохимическое исследование рекомендуется в течение 16–18-й недель.
- Ультразвуковая диагностика назначается на 20–24-й неделе – тогда отчетливо просматриваются все внутренние органы ребенка, легко определить их соответствие сроку гестации.

Приказом Минздрава России второе обследование женщины, вынашивающей ребенка, относится к обязательным. Плановый перинатальный скрининг 2 триместра проводят всем беременным. Обследование бесплатное в консультации по месту прописки или фактического проживания. В частных клиниках результат придет быстрее, но за быструю процедуру без очередей придется заплатить.
Особые показания
Скрининг в течение 2-го триместра назначается для того же, что и обследование во время первого. Поводом для повторного изучения служит выявление отклонений у зародыша по данным первоначальных анализов примерно на 14-й неделе. Второй скрининг обширнее при наличии:
- отклонений генетического характера;
- поздней беременности;
- родственной связи у супругов;
- хромосомного отклонения у одного/двоих родителей;
- вирусных, бактериальных инфекций;
- аномалий развития ребенка в роду;
- пребывания матери в зоне воздействия радиации;
- прошлой беременности в виде замершего плода / выкидыша.
Как подготовиться к исследованиям
Плановый 2 скрининг очень важен. От подготовки и грамотного прочтения результатов назначенных анализов зависит жизнь ребенка. Что нужно знать при подготовке:
- Сейчас при УЗИ не потребуется наполнять мочевой пузырь жидкостью. «Окном» для ультразвука служит накопившаяся околоплодная жидкость.
- Кровь положено сдать в утренние часы, на пустой желудок. Разрешено выпить небольшое количество воды (200 мл) без газа и добавок.
- За 2-3 дня до назначенной даты исследования рекомендуется отказаться от сладостей, копченых, очень соленых, жирных, жареных блюд. Потребуется исключить все цитрусовые, а кроме того, морепродукты, шоколад, их производные. Лучше не употреблять все содержащие кофеин или какао напитки, сладкую газировку.
Как проходит второй скрининг при беременности
УЗИ с анализом крови проводят поэтапно, в одной клинике. Сначала мамочку ожидает ультразвук, затем – анализ крови. Обследование целиком займет один день. Когда УЗИ удовлетворительное, нет причин для подозрений на аномалию плода, исследование крови порой не проводят вовсе. Стоимость скрининга во 2 триместре в частных центрах Москвы:
|
Медицинское учреждение |
Адрес в Москве |
Цена (одноплодная/многоплодная беременность) |
|
СМ-Клиника на Волгоградском проспекте |
Волгоградский проспект, д. 42, стр. 12 ст. м. Текстильщики |
2600–3150 рублей |
|
Многопрофильная клиника ОРИС |
ул. Профсоюзная, д. 154, корп. 2 ст. м. Текстильщики |
2300–2900 р. |
|
СМ-Клиника на Ярославской |
ул. Ярославская, д. 4 корп. 2 ст. м. Алексеевская |
2500–3000 р. |
|
Чудо-Доктор на Площади Ильича |
ул. Школьная, 11 ст. м. Площадь Ильича |
2350–2650 р. |
|
Он клиник на Большой Молчановке |
ул. Б. Молчановка, д. 32, стр. 1 ст. м. Смоленская |
2400–3200 р. |
|
Чудо-Доктор на Школьной |
ул. Школьная, д. 49 ст. м. Римская |
2350–3000 р. |
|
Он клиник на Цветном бульваре |
Цветной бульвар, д. 30, корп. 2 ст. м. Цветной Бульвар |
2500–3500 р. |
Биохимический скрининг 2 триместра
Кровь из вены беременная женщина сдает в частной или государственной лаборатории. Объем забора материала – 3–5 миллилитров. Результатов ждут 2–5 дней. Исследуемые параметры анализа крови, важные для 2-го триместра:
- количество хорионического гонадотропина (гормона ХГЧ);
- свободный эстриол (Е3);
- показатели альфа-фетопротеина (АФП);
- содержание ингибина А.

УЗИ на 2 триместре
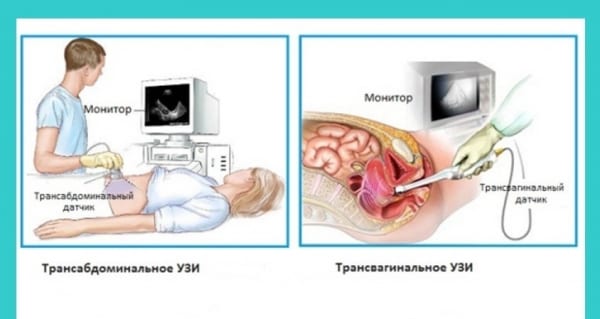
Процедуру чаще выполняют трансабдоминальным методом – через брюшную стенку. Случается, что при ультразвуковом обследовании врач-сонолог по показаниям применяет трансвагинальный метод. Важно: часто влагалищным датчиком четкое изображение эмбриона получают, если есть лишний вес. Жировой слой затруднит стандартную визуализацию.
Редко применяют одновременно трансабдоминальный способ с трансвагинальным вместе. Общее время исследования – 10–30 мин. Результаты будут известны сразу по окончании обследования. Процедура безболезненна, безопасна для беременной, плода.
Как проводится УЗИ во втором триместре:
- При трансабдоминальном УЗИ будущая мама в кабинете оголяет живот, удобно располагается на кушетке. Сонолог распределяет по коже специальный гель и начинает водить по окружности живота ультразвуковым датчиком.
- При трансвагинальном УЗИ вставляется специальная влагалищная насадка-трубка с датчиком для выведения изображения на монитор компьютера. Для нее нужно приобрести специальный одноразовый презерватив для введения прибора во влагалище.
Ультразвуковая диагностика с точностью от 90% определяет пол малыша. Получится и обнаружить многоплодную беременность. Ближе к 20-й неделе эмбрион целиком сформирован. Второй скрининг помогает заметить нарушения развития, например:
- пороки спинного/головного мозга;
- отклонения формирования печени, органов пищеварения;
- расщелину лица плода;
- врожденный порок сердца;
- дефект формы и размеров туловища, конечностей.
Если обнаружены при втором скрининге пороки либо аномалии, зачастую их уже не исправить. Врожденные отклонения – нередкая причина прерывания беременности, у которой есть четкие медицинские показания. УЗИ даст гарантированные результаты, опишет состояние, рост и процесс формирования плода, например:
- массы, положения эмбриона, приблизительного роста, размеров;
- структуры лица (размеров глаз, ушей, носа);
- особенностей строения грудной клетки, позвоночника;
- количества пальцев на руках и ногах;
- зрелости дыхательных путей;
- обвития пуповиной, что чревато гипоксией;
- строения миокарда, сердца, сосудов, головного мозга, желудка, кишечника и т.д.;
- фетометрических данных (лобно-затылочного, копчико-теменного, бипариетального размера головы; длины большеберцовой кости, бедра, голени, плеча, предплечья, стопы; окружности живота и черепа, межполушарный объем мозжечка, диаметр сердца);
- толщины плаценты, расположения и степени ее зрелости;
- состояния органов деторождения – матки, придатков, цервикального канала, тонуса маточных стенок;
- количества амниотических вод.

Аппаратная ультразвуковая диагностика – способ оценить развитие эмбриона, выявить отклонения. Кроме перечисленных патологий, второе скрининговое УЗИ определяет присутствие разных маркеров хромосомных аномалий плода. Врачи своевременно выявляют:
- отставание развития;
- чрезмерный объем / недостаток околоплодных вод;
- кисты сосудистых сплетений головного, спинного мозга;
- врожденный порок головного мозга (вентрикуломегалия);
- пиелоэктазию почек – прогрессивное расширение лоханок.
Расшифровка полученных результатов
За интерпретацией ответов обращаются к врачу. После скрининга все результаты присоединяются к карте и передаются гинекологу – он наблюдает беременную и отвечает за ее состояние. Итоги обследования иногда незначительно отличаются в разных лабораториях – величина показателей зависит от метода исследования. Результаты анализов показывают содержание 3-х гормонов в крови, а рядом – приемлемые величины (нормы).
Во время второго скрининга рассматривают все данные строго в комплексе. Пониженное или повышенное содержание отдельного гормона не критично – гораздо опасней аномальное сочетание показателей биологически активных веществ. Результаты бывают недостоверными, особенно если беременная при прохождении тестов:
- находилась в состоянии стресса;
- накануне, в течение последних дней, пила гормональные препараты;
- злоупотребляла кофе;
- принимала алкогольные напитки либо курила.
Нормы показателей
УЗИ и анализ крови при проведении второго скрининга с точностью до 90% определяет наличие генетических аномалий, которые были обнаружены еще в 1 триместре. Отклонение какого-нибудь показателя от нормы – это тревожный знак, требующий дополнительного исследования.
Биохимический скрининг

Результаты исследования специалист медицинского учреждения сравнивает с нормами. Выявляются и важны любые отклонения – превышение/недостаток. При хороших результатах скрининга уровень гормонов всегда остается в допустимых пределах. Нормальными принято считать следующие показатели:
|
Неделя беременности |
АФП – альфа-фетопротеин (МЕ/мл) |
ХГЧ – хорионический гонадотропин человека (нг/мл) |
Е3 – свободный эстриол (нмоль/л) |
|
17 |
15–95 |
3,33–42,8 |
1,17–5,52 |
|
18 |
15–95 |
3,84–33,3 |
2,43–11,21 |
|
19 |
15–95 |
6,76 |
2,43–11,21 |
УЗИ
Длина шейки матки находится в пределах 3,6–4,0 см, а объем околоплодных вод варьируется от 1 до 1,5 л. Если биологической жидкости больше 2 литров, ставят диагноз многоводие, когда меньше 0,5 л, то делают заключение о маловодии. Степень зрелости плаценты у здоровых мам равняется 0. Нормы показателей плода:
|
Параметры по возрасту |
17 недель (мм) |
18 недель (мм) |
19 недель (мм) |
|
Вес (в граммах) |
115–160 |
161–215 |
216–270 |
|
Рост |
170–210 |
200–220 |
220–240 |
|
Средний размер головки |
34–50 |
38–55 |
42–60 |
|
Бипариетальный (БПР) размер головки |
29–43 |
32–48 |
36–52 |
|
Лобно-затылочный (ЛЗР) размер головки |
38–58 |
43–64 |
48–70 |
|
МРМ – мозжечок |
14–18 |
15–19 |
16–20 |
|
Средний диаметр сердца |
13–19 |
15–20 |
15–21 |
|
Средний диаметр живота |
28–45 |
31–49 |
35–53 |
|
Плечевая кость |
16–27 |
19–31 |
21–34 |
|
Бедренная кость |
16–28 |
18–32 |
21–35 |
Плохой второй скрининг при беременности
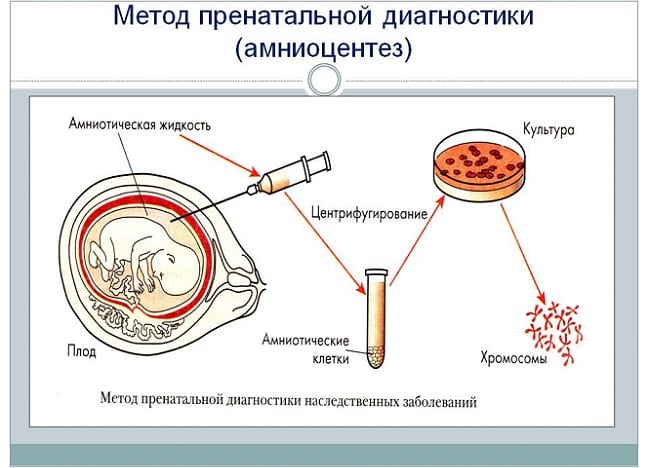
Анализ крови – не окончательный результат, его недостаточно для заключительного диагноза. Когда подозревают патологии, беременной назначают иное исследование – амниоцентез. Эта процедура заключается в прокалывании брюшной стенки, благодаря чему выполняется забор на анализ околоплодной жидкости. Тест даст точные результаты, сообщит о состоянии плода (вероятность – 99%). Относятся к плохим показателям:
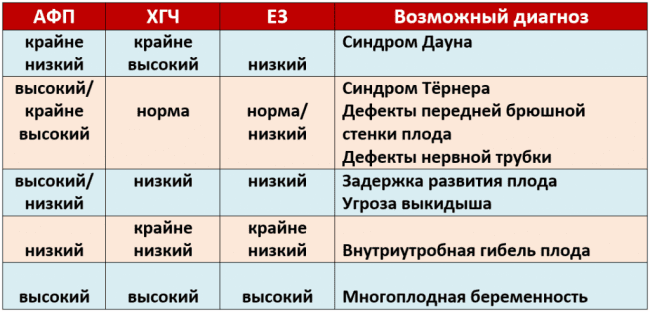
- Увеличенный показатель ХГЧ при нормальной концентрации АФП –указывает на вероятный прием гормональных препаратов.
- При повышенном ХГЧ со сниженным АФП присутствует высокий риск рождения младенца с синдромом Дауна, Клайнфельтера, есть вероятность гибели плода.
- Низкий ХГЧ свидетельствует о высоком риске развития у плода синдрома Эдвардса или Патау.
- При плохих результатах уровень АФП будет увеличенным. Это может свидетельствовать о таких патологиях, как пороки развития ЦНС (дефекты нервной трубки), дивертикул Меккеля, атрезия пищевода, некроз печени, пупочная грыжа.
- Сниженный эстриол бывает вследствие внутриутробной инфекции, фетоплацентарной недостаточности, гипотрофии эмбриона, гипоплазии надпочечников. Низкий показатель гормона, вырабатываемого сначала плацентой, а затем печенью ребенка, свидетельствует о риске преждевременных родов.
- Повышенный эстриол указывает на внутренние болезни печени у беременной женщины, многоплодную беременность либо крупный эмбрион.