Что показывает первый скрининг при беременности — расшифровка результатов

Содержание
Будущая мама всегда с нетерпением ждет новостей о своем ребенке. Ее интересует, как развивается малыш с первых дней зачатия, все ли в порядке со здоровьем. Ответить на все интересующие вопросы поможет первый скрининг. Его назначают на 11-13 неделе беременности.
Что такое скрининг
В переводе с английского скрининг означает сортировку, просеивание. Значение этого слова в полной мере отражает суть диагностики. Пренатальный скрининг – это комплексное обследование, направленное на выявление рисков генетических патологий у плода.
На основании данных исследований никто не может сказать, что женщина носит больного ребенка. Результаты могут указывать только на риски отклонений. Ранние сроки беременности дают женщине возможность выбора. При неблагоприятных прогнозах она может прервать ее течение или оставить ребенка с возможной патологией. Выбор женщины будет совершенно осознанным.

Особенности проведения обследования
В скрининг входят УЗИ и биохимический анализ крови. Он проводится бесплатно в любой женской консультации на 11-13 неделе беременности. Раньше проводить обследование бесполезно: только на 11 неделе начинается плодный (фетальный) этап формирования ребенка.
УЗИ и биохимический скрининг 1 триместра проводятся добровольно. Минздрав РФ рекомендует его обследование всем беременным, но никто не вправе принудить женщину сдавать анализы. Существует группа риска: женщины, для которых опрометчиво было бы пренебрегать этим исследованием. Среди них:
- те, кто старше 35 лет;
- те, кто перенес инфекционные заболевания в первом триместре;
- кому было сообщено об угрозе выкидыша;
- те, кто вынужден принимать сильнодействующие медикаменты;
- те, у кого уже есть дети с пороками развития или другими генетическими отклонениями;
- пьющие женщины;
- те, кто употребляет наркотики.
Скрининговое УЗИ первого триместра беременности
В кабинете ультразвуковой диагностики проводится обычное УЗИ. Его женщина делала несколько недель назад для подтверждения факта беременности. Процедура предполагает небольшую подготовку. Если проводится вагинальный УЗИ скрининг 1 триместра, то женщине необходимо соблюсти личную гигиену и в день обследования очистить кишечник естественным путем.
Если проводится абдоминальное ультразвуковое обследование, то необходимо за несколько дней до манипуляции соблюсти диету. Беременной надо отказаться от газообразующих продуктов. За полчаса до УЗИ нужно выпить 0,5 литра воды без газа, чтобы наполнить мочевой пузырь – это даст специалисту возможность лучше снять замеры и рассмотреть особенности плода.
Патологии, которые может выявить УЗИ скрининг:
- несвоевременное закрытие нервной трубки;
- омфалоцеле (аномалия передней брюшной стенки);
- триплоидия (геномная мутация);
- различные синдромы (Дауна, Смита-Опитца, де Ланге, Патау, Эдвардса).
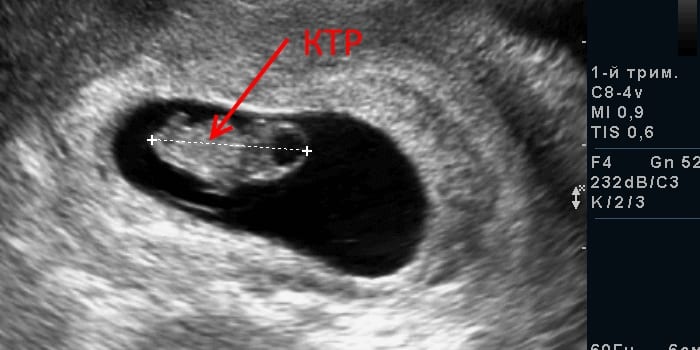
КТР
Правильность формирования ребенка в утробе помогает определить копчико-теменной размер (КТР). Это один из важнейших параметров внутриутробного развития в первом триместре.
Величина КТР зависит от срока беременности. Чтобы определить этот показатель, измеряют расстояние от теменной кости плода до копчика. Нормы КТР в первом триместре:
- 11 неделя – 4,2-5,8 мм;
- 12 – 5-6 мм;
- 13 – до 7,5 мм.
Если показатель КТР немного отклоняется от нормы в ту или иную сторону, не нужно волноваться. Если он сильно завышен, значит, плод крупный. Маленький КТР может означать, что срок беременности чуть меньше, чем было установлено при ее диагностировании. Это бывает, когда у женщины нестабильный цикл.
Когда такой вариант исключен (например, в течение длительного времени был только один половой контакт), можно заподозрить патологии:
- Угроза беременности. Врач проверяет сердцебиение плода: если оно отсутствует, необходима срочная операция.
- Наличие у пациентки инфекционного заболевания.
- Организм матери не вырабатывает достаточное количество прогестерона или других гормонов.
- Генетические отклонения.
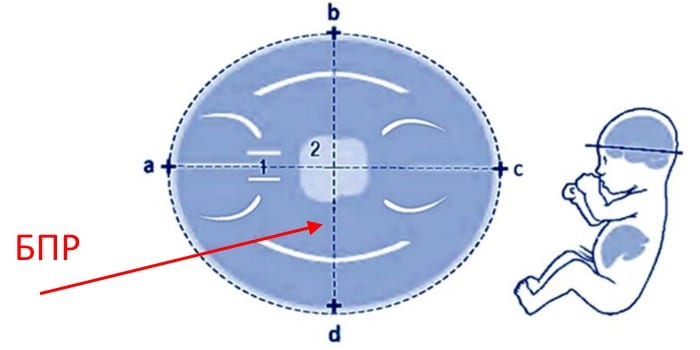
БПР
Бипариетальный размер головы плода (БПР) – это расстояние между стенками теменных костей. Этот показатель тоже считается основным при определении нормального развития ребенка в утробе. БПР помогает врачам подготовиться к будущим родам и дать рекомендации матери. Если размер головы слишком велик, назначается плановое кесарево сечение, поскольку такой ребенок не преодолеет родовые пути. Нормы БПР по неделям для первого скрининга:
- 11 – 13-21 мм;
- 12 – 18-24 мм;
- 13 – 20-28 мм.
Слишком маленький БПР указывает, что у ребенка мозг развивается неправильно. Если показатель больше нормы, это может говорить о:
- наличии опухоли или мозговой грыжи;
- гидроцефалии;
- скачкообразном развитии, которое со временем нормализуется.
ТВП
Толщина воротникового пространства (ТВП) – это расстояние между верхней кожной оболочкой тела ребенка и его шеей. Исследование данного показателя помогает определить повреждение хромосомных сегментов. Понедельные нормы толщины воротникового пространства (среднее и максимальное значение):
- 11 – 0,8-2,2 мм (среднее – 1,6);
- 12 – 0,7-2.5 мм (1,6);
- 13 – 0,7-2,7 мм (1,7).
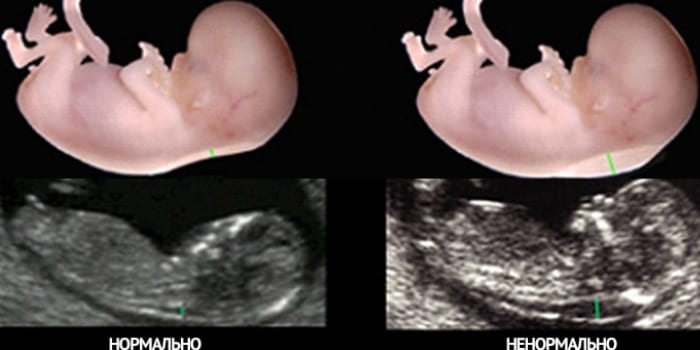
Если показатель ТВП не соответствует норме, то результат может указывать на некоторые хромосомные отклонения. Среди них:
- Трисомия 13 (синдром Патау). Болезнь характеризуется наличием 13 хромосомы.
- Трисомия 18 (синдром Эдвардса). Патология, для которой характерна множественность пороков, несовместимых с жизнью ребенка.
- Трисомия 21 (синдром Дауна). Заболевание, при котором полный набор хромосом (кариотип) представлен числом 47, а не 46.
- Моносомия по Х-хромосоме (синдром Шерешевского-Тернера). Для заболевания характерны несколько аномалий: половой инфантилизм, низкорослость, неполноценность физического развития.
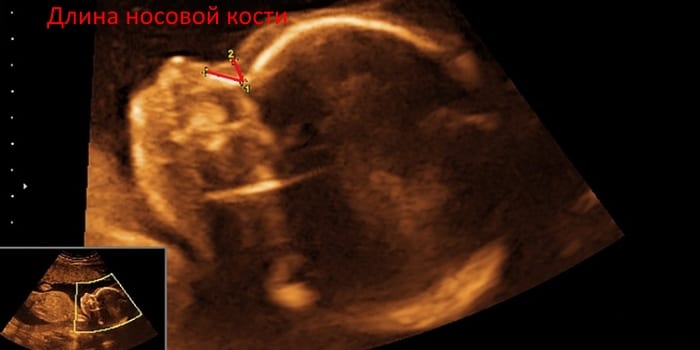
Состояние носовой кости
На УЗИ при первом скрининге определяют длину кости носа ребенка. Это четырехугольная, немного удлиненная, спереди выпуклая парная косточка. Считается, что при генетических отклонениях окостенение приходит позже обычного. Нормальные показатели носовой кости (минимальное, среднее, максимальное):
- 11 недель – 1,4 мм/1,8/2,0;
- 12 недель – 1,8 мм/2,0/3,1;
- 13 недель – 2,0 мм/2,3/4,2.
Если носовая кость у плода отсутствует или она слишком маленькая, это указывает на возможное наличие аномалий. Несоответствие данных параметров с установленными нормами – не повод для беспокойства. Такое положение часто обуславливается индивидуальными особенностями развития.
ЧСС
Контроль частоты сердечных сокращений (ЧСС) очень важен на протяжении всего срока гестации. Регулярно измерять этот показатель нужно, чтобы вовремя заметить патологические процессы и спасти жизнь малыша, если возникнет нужда. Нормы ЧСС для первого триместра (минимальное, среднее, максимальное):
- 11 неделя – 153/165/177 ударов в минуту;
- 12 – 150/161/174;
- 13 – 147/159/171.
При проведении УЗИ первого скрининга врачи обращают внимание не только на ЧСС. Они проверяют развитие сердца ребенка. Для этого применяется четырехкамерный срез – метод инструментальной диагностики сердечных пороков.
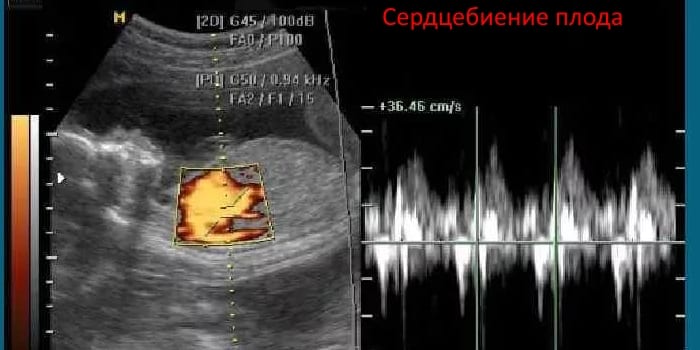
Врачи изучают строение сердечных желудочков и предсердий. При выявлении отклонений рекомендуют дополнительное обследование, к примеру, ЭКГ (эхокардиография) с допплерографией.
Дополнительные исследования
Помимо вышеперечисленных, врачи на первом скрининге беременности анализируют и другие показатели. На УЗИ смотрят:
- размеры окружности головы плода;
- строение лицевых структур черепа;
- симметричность полушарий головного мозга;
- длину костей бедер, плеч, предплечья;
- расстояние от лобной до затылочной кости;
- количество околоплодных вод;
- толщину и расположение хориона (плаценты);
- состояние зева шейки матки у женщины;
- количество в пуповине сосудов;
- наличие или отсутствие гипертонуса матки.
Биохимический анализ крови
После УЗИ женщина сдает кровь на биохимию. Показатели, которых ждут от анализа, зависят от точного срока беременности. Важнее всего показатели ХГЧ (свободная субъединица гонадотропина человека) и РАРР-А (плазменный протеин А).
Для получения достоверного результата необходимо к анализу подготовиться заранее. Беременной следует сдавать кровь натощак. За пару дней до скрининга нужно ограничить себя в питании, отказаться от пряностей, жирных блюд и аллергенов вроде цитрусовых. Результаты биохимического анализа зависят и от других факторов:
- многоплодная беременность;
- оплодотворение с помощью ЭКО;
- ожирение пациентки;
- лечение препаратами, содержащими гормон прогестерон;
- депрессия, подавленное состояние;
- сахарный диабет.
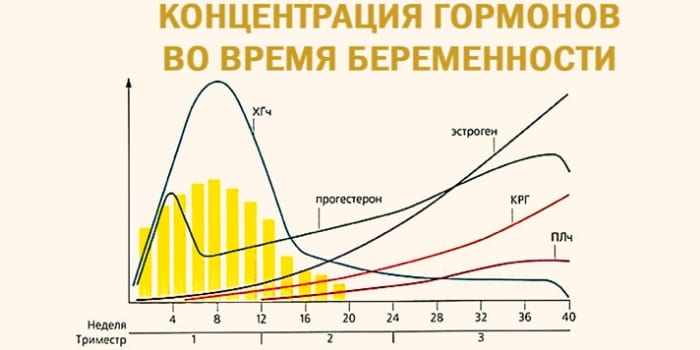
ХГЧ
Хорионический гонадотропин человека – это гормон, который вырабатывается уже на 6-8 день после зачатия. ХГЧ — это один из важнейших показателей нормального развития беременности. Уровень гормона растет вместе со сроком. Уже к 11 неделе его показатели превышают нейтральное значение в тысячи раз. Нормы ХГЧ на первом скрининге:
- 11 неделя – 17,4-130,4 нг/мл;
- 12 – 13,4-128,5;
- 13 – 14,2-114,7.
Если показатель ХГЧ выше нормы, можно заподозрить несколько патологий: синдром Дауна у плода, сильный токсикоз у беременной, развитие у матери сахарного диабета. Также это бывает при многоплодной беременности. Если уровень данного гормона ниже нормативов, то можно предположить о:
- риске выкидыша;
- плацентарной недостаточности;
- наличии у плода синдрома Эдвардса.
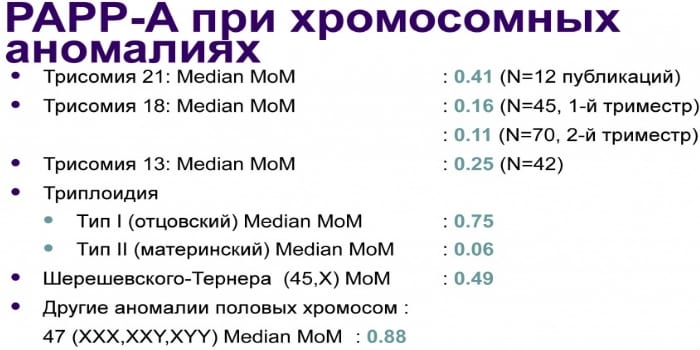
PAPP-A
Плазменный белок А, ассоциированный с беременностью – это главный маркер синдрома Дауна для первого скрининга. Нормы РАРР-А:
- 11 недель – 0,46-3,73 мЕД/мл;
- 12 – 0,79-4,76 мЕД/мл;
- 13 – 1,03-6,01 мЕД/мл.
При низком уровне показателя можно говорить о риске наличия у ребенка хромосомных отклонений, самопроизвольного выкидыша или о регрессирующей беременности. Если результат анализа выше нормы, то это часто является ошибкой врача при расчете сроков оплодотворения.
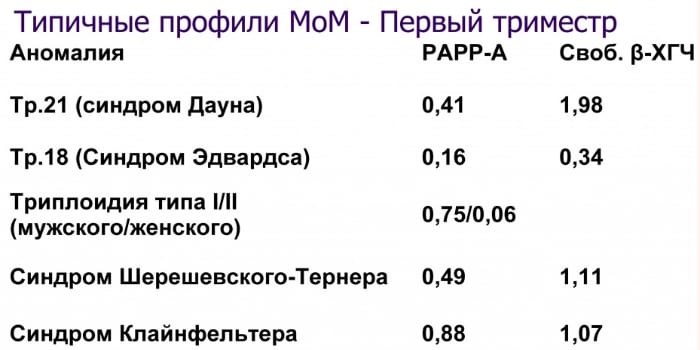
Сопоставление показателей
Возможные риски оцениваются при сопоставлении обоих показателей биохимического анализа. Если на фоне низкого уровня PAPP-A повышен показатель ХГЧ, то это дает врачу основание предполагать синдром Дауна. В сочетании с пониженным хорионическим гонадотропином – синдрома Эдвардса.
Расшифровка результатов первого скрининга при беременности
Оценивают возможные риски с помощью сертифицированной компьютерной программы PRISCA, созданной для расшифровки результатов скрининга. В память программы закладываются показатель УЗИ и анализа крови. Там же содержатся условные нормы для женщин разного возраста с учетом индивидуальных особенностей.
Результат представляют в виде величины МоМ. Это коэффициент отклонения общих показателей беременной от среднестатистической нормы. Данная величина универсальна. Ее показатели во всех лабораториях одинаковы. Нормальные значения для 1 триместра беременности варьируются от 0,5 до 2 МоМ.
Результаты скрининг-обследования в первом триместре не являются 100% достоверными. Они могут только указывать на возможные нарушения развития. Для подтверждения рисков хромосомной патологии у ребенка необходимы дополнительные исследования.
Неблагоприятные результаты обследования
В России очень высок порог риска рождения ребенка с отклонениями – менее 1:100. При получении неблагоприятных результатов женщине требуется обратиться к врачу-генетику за консультацией. Задача специалиста – уточнить, к какой группе риска по вынашиванию ребенка с хромосомными отклонениями относится будущая мама.
В большинстве случаев врач предлагает женщине дождаться результатов второго скрининга или пройти дополнительные неинвазивные обследования. На сроке до 13 недель можно провести биопсию ворсин хориона. Она способна выявить до 3800 разных патологий плода. Результаты биопсии считаются максимально достоверными – 99%.
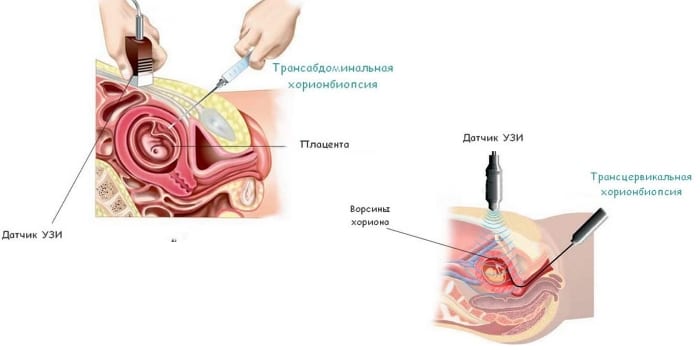
После этого генетик приглашает беременную на повторный прием, чтобы обсудить результаты анализов и принять взвешенное решение. Если худшие подозрения подтверждаются, то врач выписывает направление на прерывание беременности по медицинским показаниям.
Аборт не проводится позже срока в 16 недель, поэтому женщине важно своевременно пройти дополнительное обследование и дать себе возможность без спешки обсудить ситуацию с мужем и близкими людьми и принять непростое решение.
[adinserter block="5"]