Деформация грудной клетки у ребенка

Содержание
Искривление реберного каркаса – актуальная проблема для педиатрии, детской кардиологии и травматологии. Выпуклости, расщелины или впадины на груди встречаются у 2-5% детей по всему миру. Патология диагностируется на основании внешнего осмотра, компьютерной томографии или рентгена и требует серьезного лечения.
Механизм изменения формы грудной клетки
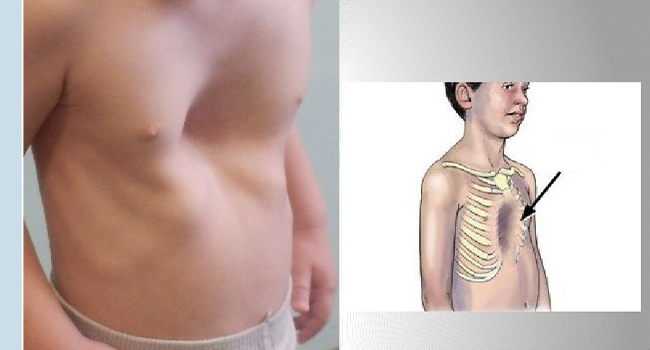
Деформацией грудины называются искривления передней части ребер разные по форме, глубине и размерам. Патология проявляется сразу после рождения ребенка или становится явной по мере его взросления.
Механизм изменения костно-мышечной структуры связан с наследственностью, травмами груди, болезнями опорно-двигательного аппарата.
В три раза чаще дефекты грудины встречаются у мальчиков. На фото грудь таких детей выпирает вперед или вдавлена внутрь. Аномалия приводит к уменьшению грудного пространства, смещению внутренних органов, дисфункции дыхательной, пищеварительной и сердечно-сосудистой системы.
Чем опасно искривление грудной клетки у ребенка
Выпячивание груди доставляет больше косметический дефект, чем провоцирует серьезные сбои в работе органов. Впалая грудина без лечения в 90% случаев приводит к осложнениям:
- сдавливанию бронхов;
- уменьшению объема легких до 2-3,5 литров;
- изменению артериального давления;
- искривлению позвоночника;
- легочной и сердечной недостаточности;
- атрофии мышц;
- стенокардии – дискомфорт, боль за грудиной;
- частым рецидивам инфекционно-вирусных заболеваний (пневмоний, бронхитов);
- аритмии – нарушение сердечного ритма;
- отставании в росте, развитии ребенка;
- искривлении плечевого пояса;
- бронхоэктатической болезни – хроническому нагноению бронхов и нижних отделов легких.
Классификация патологии
Для назначения правильного лечения заболевание группируют с учетом разных признаков. В зависимости от характера искривлений выделяют такие типы патологии:
- Симметричная деформация. Характеризуется равномерным искривлением ребер и хрящей.
- Асимметрия грудной клетки. Разграничивается наличием правых или левых выпуклостей и впадин.
По способу появления патологию подразделяют на такие виды:
- Врожденная. Нарушения в структуре костей и хрящей происходят на этапе формирования плода. У новорожденных чаще диагностируется воронкообразный тип аномалии.
- Приобретенная. Связана с сопутствующими заболеваниями, операциями на внутренних органах.
Виды врожденных деформаций
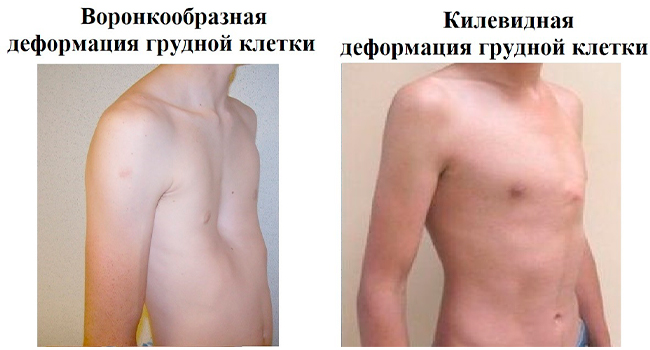
У новорожденных искривление грудины связано с недоразвитостью хрящей, мышечной ткани, отсутствием части или целых ребер. В зависимости от типа дефекта патологию подразделяют на такие виды:
- Воронкообразная (грудь сапожника). Ребра западают внутрь грудины, позвоночник скошен, сердечная мышца смещена вниз или вверх. Аномалия встречается в 85-90% случаев.
- Килевидная (куриная грудь). Чаще диагностируется среди мальчиков. Характеризуется выпиранием ребер вперед.
Степень выраженности воронкообразной деформации
Впалая грудная клетка у ребенка имеет 3 стадии искривления:
- I – западение груди до 2 см, сердце располагается слева;
- II – ребра вжаты в грудь на 2-4 см;
- III – грудина вдавлена на 4 см и больше, сердце смещено в сторону.
Степени килевидной деформации
По рентгенологическим снимкам выделяют такие уровни деформации грудной клетки у ребенка:
- I – грудь выпячивается вперед на 2 см;
- II – ребра выступают над основной поверхностью грудины на 2-4 см;
- III – грудная клетка выпирает вперед на 4-6 см.
Более информативным считается вариант классификации Фокина-Баирова. Килевидная деформация грудной клетки у детей подразделена на несколько типов:
- Костальный. Искривление выражено слабо, формируется из-за изгиба ребер.
- Манубрио-костальный. Грудь вместе с 2-3 сочленениями хрящей изогнута вперед, а тело костно-мышечного корсета и мечевидный отросток отклонены назад.
- Корпоро-костальный. Имеет два варианта развития. В первом случае грудь выгнута дугой, а реберные хрящи направлены внутрь. Второй вариант характеризуется наличием косой грудины, направленной вперед или выпяченной в нижней части.
Типы приобретенной формы заболевания
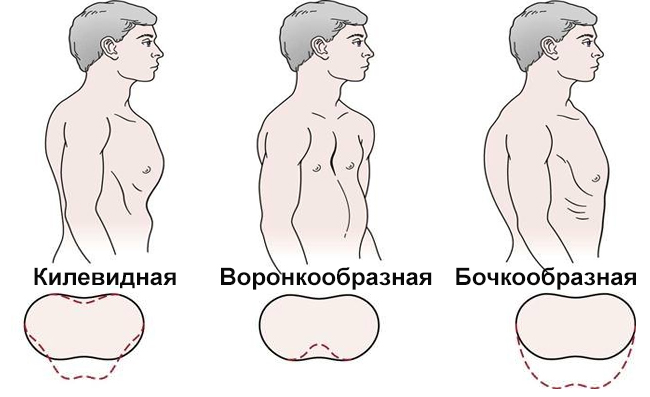
Дефекты грудной полости, которые возникли из-за сопутствующих заболеваний, называют второстепенными. Чаще такие аномалии затрагивают боковую или заднюю поверхность верхней части туловища. Выделяют 4 подгруппы приобретенных искривлений:
- Ладьевидная. Впадины затрагивают только верхнюю зону грудины. Они образуются из-за наличия полостей в структуре костного мозга – сирингомиелии.
- Паралитическая. Характеризуется расширением межреберных промежутков, ассиметричным западанием подключичных ямок и ребер. Болезнь возникает при тяжелых поражениях бронхов, плевры или легких.
- Эмфизематозная. Грудь имеет бочкообразный вид. Патология возникает на фоне эмфиземы легких.
- Кифосколиотическая. Болезнь обусловлена сильным искривлением верхней части позвоночника вперед и в сторону. Вызывают искривление – туберкулез легких и ревматоидный артрит.
Почему происходит искривление грудной клетки у детей
Возникновению врожденных аномалий способствуют нарушения в формировании скелета ребенка (костей, хрящей, ребер, позвоночника) на этапе внутриутробного развития. Причины деформации грудной клетки достоверно неизвестны.
К предрасполагающим факторам относятся:
- Наследственная предрасположенность. Дети, у которых родственники имеют искривление позвоночника, находятся в группе повышенного риска.
- Генные мутации. Возникают спонтанно или при аутоиммунных заболеваниях (синдром Марфана, болезнь Дауна). Они вызывают нарушение в образовании соединительной ткани, структуре хрящей и костей.
Приобретенные формы искривления – следствие осложнения костно-мышечных болезней или системных патологий внутренних органов.
Основные причины появления аномалии у ребенка таковы:
- рахит – ненормальное развитие костей, вызванное недостатком кальция или нарушением обмена веществ;
- сколиоз – боковое искривление позвоночника;
- туберкулез;
- хондроз – дистрофические изменения хрящей;
- травмы;
- ожоги груди;
- злокачественные опухоли;
- остеомиелит – воспаление костного мозга;
- эмфизема легких.
Признаки искривления грудной клетки у ребенка
Аномалия развивается постепенно и четко проявляется в пубертатном периоде. У новорожденных ямочки и бугорки на груди едва заметны. У подростков ребра сильно выступают вперед или западают, появляются нарушения в работе всех внутренних органов.
Кроме обширных форм искривления выделяют ряд редких патологий грудины, к которым относятся:
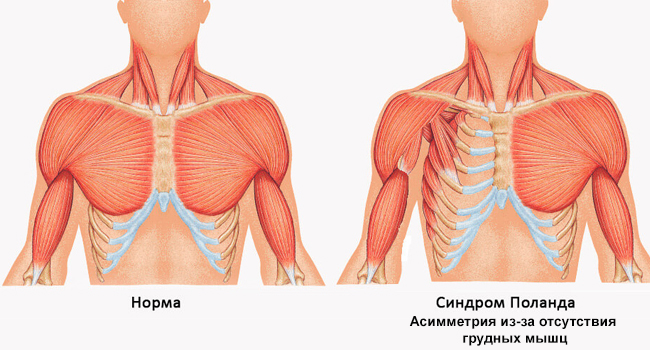
- Синдром Поланда. Характеризуется набором пороков: у ребенка нет части грудных мышц и молочных желез, ребра выгнуты, слой подкожного жира очень тонкий, фаланги пальцев недоразвиты или срощены.
- Врожденная расщелина (стерноскизис). При таком дефекте грудина по центру разделена надвое. Патология диагностируется сразу после рождения. В тяжелых случаях болезнь сопровождается нарушением дыхания и задержкой физического развития.
- Синдром Куррарино-Сильвермана – вогнутая грудь. У маленьких детей болезнь не представляет угрозы для внутренних органов. У школьников наблюдаются тахикардия, боли в груди, одышка при нагрузке, повышенная утомляемость, затрудненный вдох.
Воронкообразная деформация
Эта форма развивается постепенно. Симптомы в зависимости от возраста:
- У грудничков грудь западает при дыхании, крике.
- Воронка заметна при внешнем осмотре у детей до трех лет. Такие малыши склонны к частым ангинам, бронхитам, устают от подвижных игр.
- У школьников ребра приподняты с краю, плечевые дуги опущены вниз, живот сильно выпирает вперед. Дети недобирают в весе, имеют бледную кожу и грудной кифоз (горбатость). Они жалуются на одышку, повышенную потливость, тахикардию.
Килевидная форма патологии
Такая деформация ребер у ребенка в 90% случаев не вызывает никаких вторичных симптомов и доставляет лишь моральный дискомфорт. Только 2% детей имеют тяжелые искривления и жалуются на давящую боль в области сердца, одышку, учащенное сердцебиение, головокружение.
Диагностика
Постановка первичного диагноза проводится на основании визуального осмотра и жалоб ребенка. Для оценки состояния опорно-двигательного аппарата, степени искривления и работы внутренних органов дополнительно назначаются такие исследования:
- КТ (компьютерная томография). Помогает определить необходимость хирургического вмешательства, степень смещения внутренних органов, искривления реберных хрящей.
- Рентгенография. Выявляет форму, тип нарушений, смещение тени сердца, сужение межреберных промежутков.
- МРТ (магнитно-резонансная томография). Позволяет визуализировать спинной мозг, оценить состояние мягких тканей и внутренних органов.
- Спирография. Определяет нарушения функций внешнего дыхания, уменьшение емкости легких.
- ЭКГ (электрокардиограмма), ЭХО-кардиография. Помогают оценить наличие сердечных заболеваний, отследить динамику работы миокарда после операции.
Лечение деформации грудной клетки у детей
Выбором и назначением схемы терапии занимается детский ортопед или хирург. При необходимости проводится консультация узких специалистов: кардиолога, пульмонолога. Первую и вторую стадию искривления лечат консервативными способами. При выраженной деформации грудной клетки у ребенка проводят хирургическое лечение.
Своевременная операция в 80-95% случаев приносит положительный эффект. Рецидивы болезни наблюдаются у 5% пациентов.
Лечение детей с килевидной формой груди может не проводится, если патология не вызывает нарушений в работе внутренних органов, не приносит дискомфорта.
Консервативные методы
Назначаются детям младше 6 лет. Выбор метода зависит от формы патологии:
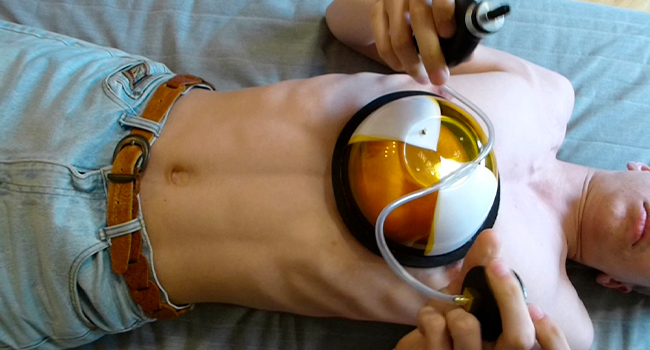
- Воронкообразная деформация грудной клетки у ребенка исправляется при помощи вакуумного колокола. Это силиконовая накладка со специальной помпой. Прибор плотно прислоняется к груди. Между накладкой и кожей создается вакуум. Устройство используют каждый день по 1 часу. Эффект наступает через 3-6 месяцев лечения.
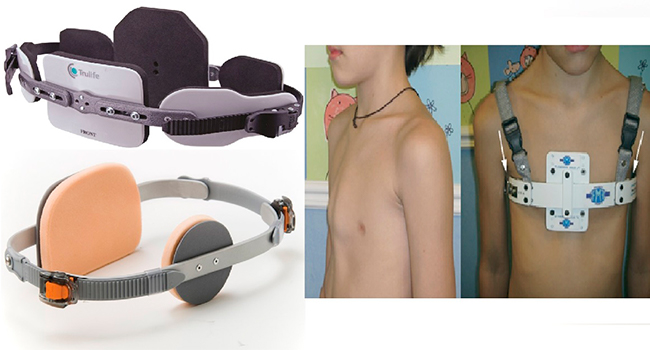
- Детям с килевидной формой искривления рекомендуют компрессионную систему доктора Ферре. Внешне она выглядит как легкий корсет. Передняя часть системы состоит из алюминиевой пластины, которая подгоняется под размер выступающей части груди. Сзади расположены поддерживающие ремни и прибор для измерения давления. Эффект от ношения наступает через 4-12 месяцев.
С деформацией грудины ребенку прописывают физиотерапию. Хороший эффект дает лечебная физкультура. Комплекс упражнений включает:
- ходьбу в разном темпе;
- дыхательную гимнастику;
- упражнение «велосипед»;
- прогибы туловища;
- хождение с палкой, привязанной к лопаткам, и высоким подъемом ног.
Хирургическая коррекция
Операцию проводят при всех типах искривления грудины. Предпочтительный возраст для такого лечения – 12-15 лет. Для исправления дефектов выбирают один из таких вариантов:
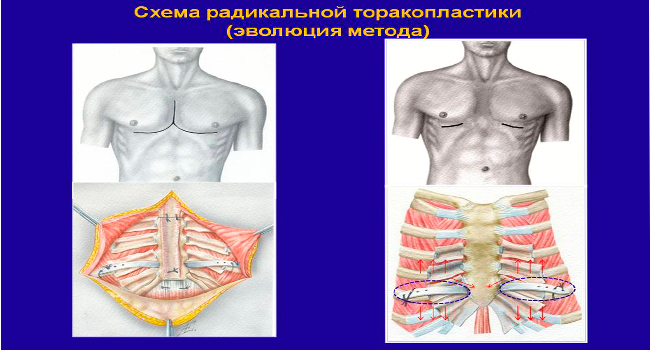
- Стендрохондропластика. На груди ребенка делаются поперечные разрезы. Через них хирург отделяет мышцы и иссекает хрящи. На образовавшемся пространстве устанавливается пластина из титана.
- Торакопластика по Нассу. Через небольшие боковые надрезы врач устанавливает плоскую металлическую полоску. Она фиксирует грудную полость в нужном положении. Через 3-6 лет пластины извлекаются.
Хирургическое лечение обязательно назначают при диагностировании расщелины грудной полости.
Выбор варианта проведения операции зависит от возраста пациента:
- Грудничкам до года проводят вмешательство типом Longino. Грудина частично иссекается по средней линии, затем сшивается.
- Операция Sabiston проводится детям 1-3 лет. Начинается она так же, как Longino, затем проводится расширение грудной полости. Расстояние между сегментами заполняется трансплантатами. Для их фиксации за грудину устанавливают титановую пластину.
Как исправить деформацию грудной клетки в домашних условиях
Консервативное лечение частично проводится дома. Детям с искривлениями грудины рекомендуют такие методы:
- Массаж. Способствует расслаблению, улучшает кровообращение, но не исправляет костно-мышечный дефект. Назначается как вспомогательный метод терапии.
- Плавание. Помогает развивать опорно-двигательный аппарат, повышает емкость легких, улучшает дыхание, не влияет на регресс деформации.
- Ношение корсетов и детских ортезов. Помогают создать правильную осанку, исправить аномальное строение верхнего костно-мышечного корсета у детей до 3 лет.