Астигматизм у детей

Содержание
Нарушение зрения, характеризующееся изменением восприятия света в результате изменения преломляющих свойств хрусталика, называется астигматизмом. Заболевание незначительно ухудшает остроту зрения, легко поддается терапии в младшем и среднем школьном возрасте.
Что такое астигматизм
Деформация преломляющих структур глаза приводит к нарушению восприятия света. Исходящие лучи не могут собраться в 1 фокусе. В результате изображение передается нечетко, размыто. Заболевание чаще развивается в раннем возрасте (до 2 лет). Как правило, патология – результат болезней глаз, врожденных нарушений органа зрения.
Физиологический тип детского астигматизма – это вариант нормы. Он обусловлен особенностями анатомического строения глаза новорожденных. Врожденный астигматизм глаз у детей к полутора годам устраняется самостоятельно.

Опасен ли детский астигматизм
Врожденный близорукий или смешанный астигматизм у детей встречается у 90% малышей до года. Приобретенная патология затрагивает около 60% пациентов 6–8 лет. Дальнозоркий тип патологии встречается значительно реже миопического. Осложнения заболевания встречаются нечасто, как правило, при наследственной форме. Наличие других патологий глаза увеличивает риск неблагоприятного прогноза. Среди осложнений:
- амблиопия (синдром ленивого глаза) – стойкое снижение остроты зрения;
- косоглазие – нарушение зрительных осей;
- психологические проблемы (ребенок стесняется очков или проблем со зрением, у него занижена самооценка);
- частые головные боли, головокружения,которые возникают из-за чрезмерного напряжения глаз.
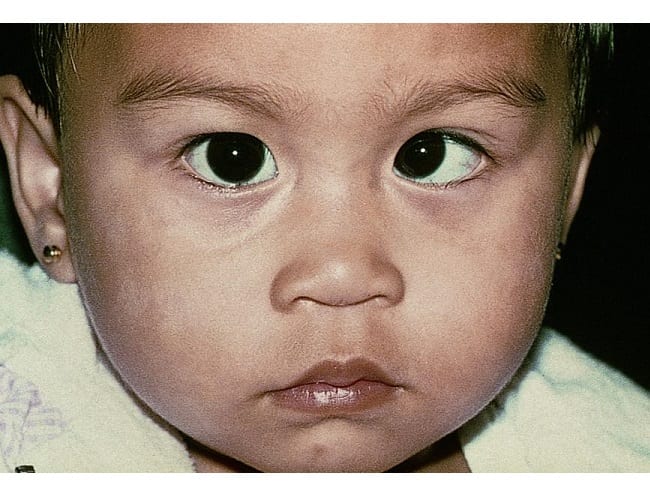
Классификация
Детский астигматизм подразделяют на виды по нескольким параметрам: степени выраженности, происхождению, расположению меридианов и вариантам нарушения преломления света. По выраженности выделяются слабая (до 3 диоптрий), средняя (3–6 диоптрий) и сильная (более 6 диоптрий) степени заболевания. По природе астигматизм подразделяется на патологический и физиологический. По месту развития он классифицируется на роговичный и хрусталиковый.
По расположению меридианов возможны несколько вариантов патологии:
- Простой – изменения происходят только в 1 меридиане. Увеличение преломления приводит к миопическому типу астигматизма, уменьшение – к гиперметропическому (дальнозоркому).
- Смешанный – формируется при изменении 1 меридиана по миопическому типу, а другого – по гиперметропическому.
- Сложный – характеризуется изменением обоих меридианов, но по 1 типу, миопическому либо гиперметропическому.
Как проявляется астигматизм у ребенка
Малыши, страдающие этим заболеванием, часто спотыкаются, падают. Дети не могут воспринимать напечатанный текст, стрелки на часах, кнопки и картинки на игрушках. Среди других симптомов:
- усталость;
- беспокойство ребенка;
- быстрая утомляемость;
- двойственность изображения;
- жжение, сухость слизистой оболочки.
У детей до года
Первые признаки детского астигматизма проявляются в 3–4 месяца, когда ребенок начинает держать голову. Родители отмечают наклон головы и сильное прищуривание при попытке разглядеть предмет. Ребенок избегает рассматривания картинок, мультфильмов, фото, капризничает при необходимости выбрать какой-либо предмет. При миопии грудничок старается поднести предметы как можно ближе к лицу. При гиперметропическом типе астигматизма, наоборот, отдаляет их.
Причины детского астигматизма

При врожденном характере заболевания у ребенка диагностируются нарушение кривизны роговицы или хрусталика, дистрофия тканей глаза. Иногда гипертропический астигматизм сопровождает альбинизм, ретинит, алкогольный синдром плода. Основное звено патогенеза развития детского астигматизма – нарушение функции хрусталика или роговицы. Приобретенная патология развивается по следующим причинам:
- рубцы на роговице;
- нистагм (неконтролируемые колебательные движения глаз высокой частоты);
- подвывих хрусталика;
- травмы глаза;
- поражения зрительного нерва;
- птоз (нависшее веко).
Диагностика
Врожденный детский астигматизм выявляется во время планового осмотра у окулиста в возрасте до 1 года. Врач проводит комплексную оценку состояния глаз, функции зрения. Астигматизм часто обусловлен наследственностью. Для постановки диагноза тщательно собирается семейный анамнез. Обнаружить заболевание помогают следующие методы:
- Визометрия – проверка степени остроты зрения. Она помогает выявить, дифференцировать гиперметропический и миопический астигматизм у детей.
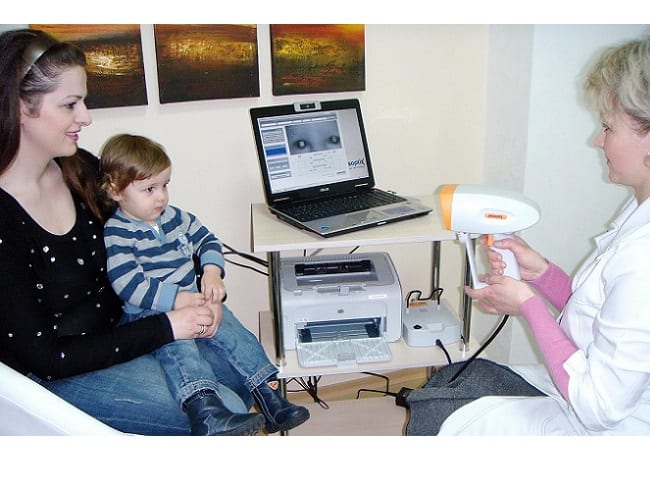
- Биомикроскопия – это микроскопическое исследование роговицы, конъюнктивы, хрусталика, глазного дна. Она выявляет дистрофические, посттравматические изменения глазных структур. Исследование эффективно в диагностике кровоизлияний, помутнений.
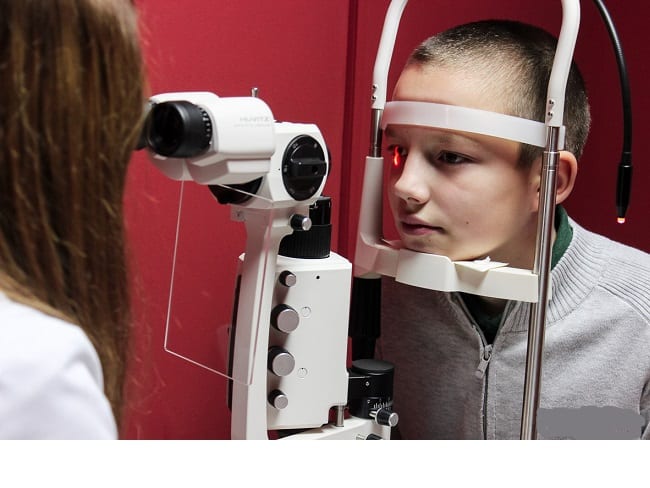
- Офтальмоскопия – детальный осмотр сетчатки глаза, оценка степени помутнения преломляющих структур с помощью офтальмоскопа. Цель диагностики – выявление патологических изменений сетчатки.

- Скиаскопия (ретиноскопия) – определение самого дальнего расстояния нормального видения при разных условиях освещенности. Исследование помогает оценить работу хрусталика, роговицы и передней камеры глаза.

- УЗИ глаза – безопасный метод визуализации и изучения глаза. Он выявляет наличие врожденных патологий, кровоизлияний, травм и дистрофических изменений.
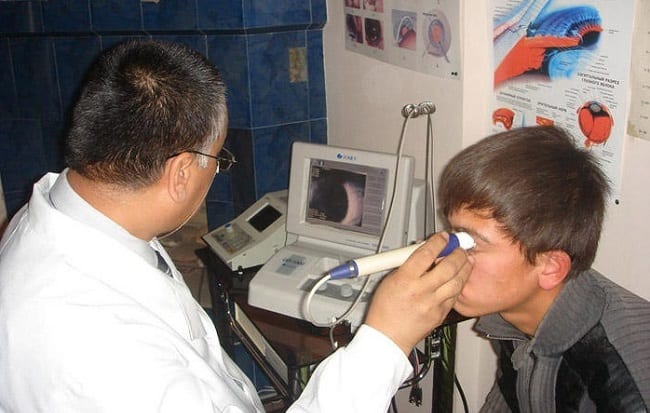
- Кератометрия – измерение кривизны передней камеры глаза.
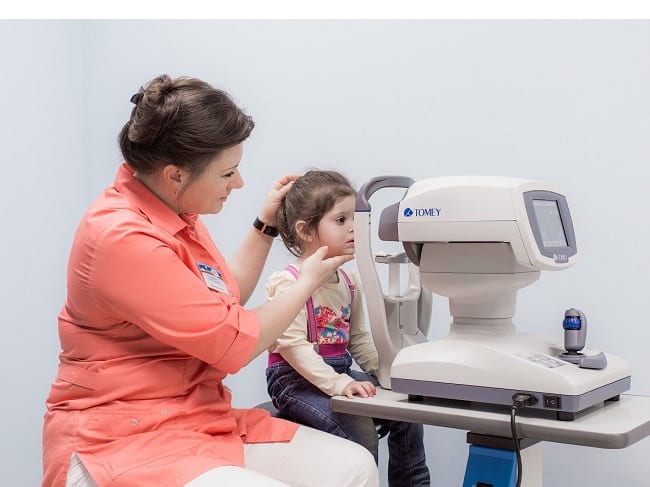
- Топокератометрия – определение размеров глаза с помощью авторефрактометра, наблюдение за его ростом у детей до года.
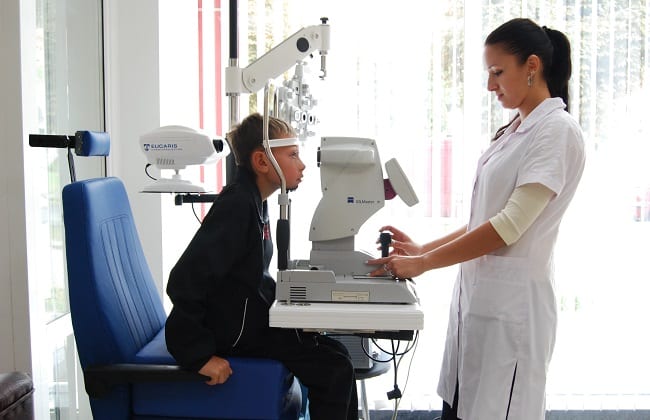
Лечение астигматизма у детей
Терапия зависит от выраженности заболевания, причины, наличия сопутствующих офтальмологических патологий. Выбирая тактику лечения, врачи учитывают возраст ребенка. Малышам до года и детям со слабыми отклонениями остроты зрения коррекция не требуется. Ребенку с выраженной миопией или дальнозоркостью назначаются очки или контактные линзы.
Рекомендуются выполнять специальные упражнения для глаз, пройти массажный курс. Хирургические операции (кератотомия, термокератокоагуляция, имплантации) назначаются не ранее возраста 18–20 лет, после завершения формирования зрительной системы.

Очки при астигматизме у ребенка
Для терапии простого астигматизма назначаются очки с цилиндрическими линзами. Для коррекции сложного и смешанного – показано применение комбинированных сфероцилиндрических линз. Очки выписываются ребенку в 2–3 года. По желанию возможно использование контактных линз. Они требуют тщательного ухода, поэтому не рекомендованы детям младше 12 лет.
Преимущества использования очков – простота применения, дешевизна. Среди недостатков отмечаются необходимость постоянного ношения, длительный период привыкания, психологический дискомфорт. Кроме того, очки не являются полноценным методом лечения, они только тормозят прогрессирование патологии.
Ортокератология
Этот метод лечения подразумевает применение специальных жестких воздухопроницаемых линз, которые надеваются на ночь. За время сна линза временно исправляет роговицу. Эффект длится от 8 до 48 часов в зависимости от качества линз, выраженности изначальной патологии. У некоторых людей результат ортокератологии носит накопительный характер. С каждым применением линз положительный эффект сохраняется дольше.

Ортокератология подходит для лечения как миопического типа заболевания, так и дальнозоркого. Начинать лечение ночными линзами рекомендуется в 8–10 лет. Среди преимуществ ортокератологии отмечается отсутствие ограничений для применения. Недостаток – высокая стоимость самих линз и предметов ухода за ними. Пациенты также отмечают существенный дискомфорт при надевании линз и в период адаптации (до 2 недель).
Аппаратное лечение
Для дополнительной терапии применяется аппаратное лечение. С его помощью улучшаются кровообращение, питание глазных структур, развивается зрительный центр мозга ребенка. Эффективны следующие методы:
- Массажные очки – стимулируют кислородоснабжение тканей, увеличивают микроциркуляцию.
- Комплекс компьютерных программ – эффективен для коррекции и предупреждения косоглазия.
- Магнитотерапия – воздействует на цилиарную мышцу, изменяющую кривизну хрусталика.
- Электрофорез – применяется при необходимости устранения воспаления, неврита зрительного нерва.
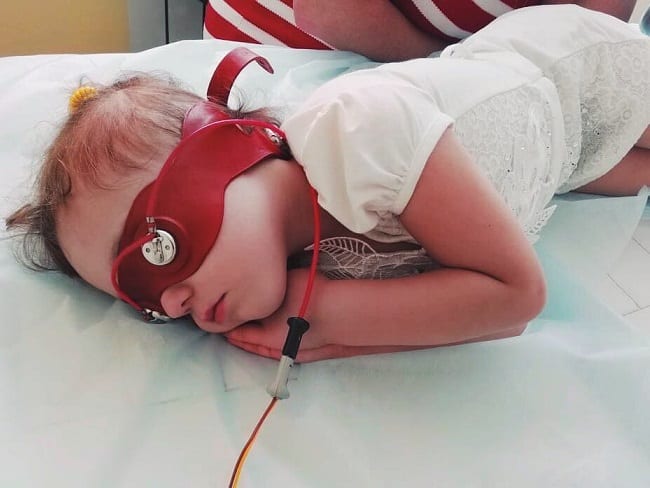
Среди противопоказаний к аппаратному лечению выделяются онкологические заболевания, острые инфекционные патологии, высокая температура тела. Не рекомендуется одновременное прохождение нескольких курсов физиотерапии. При аппаратном лечении важно пройти весь курс назначенной терапии.
Прогноз и профилактика
При отсутствии осложнений и сопутствующих офтальмологических патологий детский астигматизм хорошо поддается коррекции. У большей части пациентов к 7–8 годам выраженность болезни значительно уменьшается. Физиологический астигматизм у новорожденных детей проходит к 12–18 месяцам. Предупредить развитие патологии помогут следующие мероприятия:
- отдых для глаз каждые 20–30 минут во время занятий, чтения;
- хорошее освещение в комнате;
- гимнастика для глаз;
- отсутствие ярких игрушек у грудничка;
- ограничение времени пользования компьютером, мобильным телефоном;
- питание с повышенным содержанием витаминов группы B, A, E (морковь, яблоки, черника, другие овощи и фрукты);
- регулярное обследование у окулиста (не реже 1–2 раза/год).