Симптомы и лечение пневмонии у ребенка

Содержание
Пневмония ‒ инфекционное воспаление легочной ткани, которое развивается в отдельных очагах или полностью поражает орган дыхания. Патогенные микроорганизмы атакуют воздушные мешочки ‒ альвеолы, которые заполняются гноем или жидкостью. Нарушается поставка кислорода в органы и ткани. Болезнь развивается всего за неделю, а на лечение и восстановление после пневмонии уходят месяцы. Воспаление имеет высокий риск летального исхода у детей. Даже незначительная задержка в лечении иногда стоит жизни.
Причины
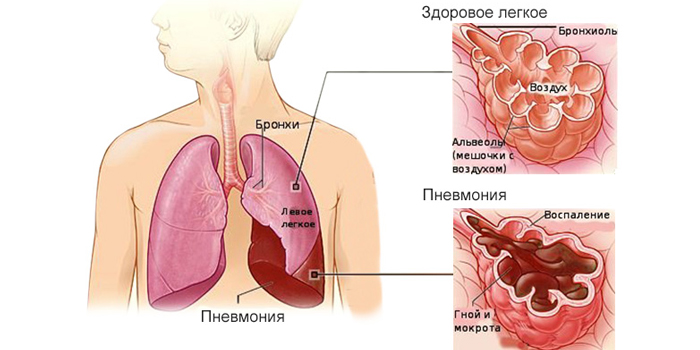
Воспаление в легких провоцируют бактерии, вирусы, паразиты и грибы. Чаще пневмония у ребенка имеет вирусную природу. Заражение происходит от внешнего источника ‒ при контакте с заболевшим человеком. Вирусные возбудители, которые вызывают пневмонию, – риновирусы, аденовирусы, вирусы парагриппа и другие.
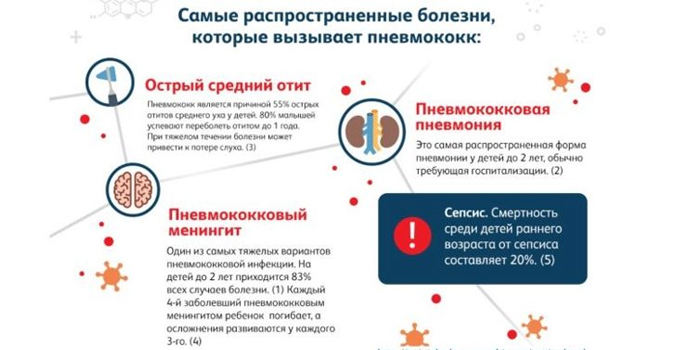
Причиной болезни нередко становятся бактерии. Самый частый возбудитель пневмонии ‒ пневмококк.
Заболевание нередко развивается как осложнение после перенесенной простуды, гриппа, бронхита, патологий лор-органов. К первичной инфекции присоединяется вторичная, которая вызывает рост бактерий в легких.
Каждый третий случай внебольничной (домашней) пневмонии у малышей провоцируют гемофильная палочка и пневмококки. Частый провокатор болезни у дошкольников и детей младшего школьного возраста – микоплазма. У подростков главная виновница развития такого заболевания ‒ хламидия.
Группы риска
Дети чаще болеют пневмонией потому, что их иммунная система еще находится в стадии формирования. Она не может полноценно противостоять вирусной и бактериальной атаке. Особенно подвержены недугу младенцы на искусственном вскармливании.
В числе заболевших нередко оказываются малыши с хроническими заболеваниями.
Выше риск развития воспаления у детей с нарушениями строения органов дыхания. Болезнь всегда развивается на фоне ослабленного иммунитета. Если малыш регулярно недосыпает, плохо питается, болеет простудами, то вероятность столкнуться с недугом у него намного выше.
Симптомы пневмонии

Проявления болезни зависят от ее вида, типа возбудителя, возраста ребенка, состояния его иммунитета. Основные признаки пневмонии ‒ жар, затрудненное дыхание, кашель, слабость.
У малышей нередко присутствует единственный маркер заболевания ‒ частое дыхание (свыше 60 ‒ 40 раз в минуту) и нехарактерное движение межреберных мышц.
Общие симптомы воспаления легких:
- хрипы при дыхании;
- боли в области груди, усиливающиеся при кашле и глубоком вдохе;
- брюшной тип дыхания (животом);
- лихорадка;
- озноб;
- заложенность носа;
- снижение активности, аппетита;
- посинение губ, серый оттенок ногтей (редко).
Если очаг воспаления расположен в нижней доле легкого, то ребенок жалуется на боль в животе. Временами возникает рвота, а выраженные проблемы с дыханием отсутствуют. Кашель при пневмонии у детей появляется на 3-6 сутки, но это не обязательный симптом. Болезнь у малышей не всегда сопровождается лихорадкой.
На начальной стадии пневмония часто проходит бессимптомно, обнаруживается уже на запущенной стадии.
Бактериальная

Воспаление легких, вызванное бактериями, протекает тяжело, представляет угрозу для жизни ребенка. Для такой формы характерно острое начало. Болеют преимущественно школьники или подростки.
Признаки отличаются от обычной простуды.
Симптомы бактериальной пневмонии:
- внезапный скачок температуры;
- учащенное дыхание;
- одышка;
- потливость;
- сильный озноб;
- покраснение кожи;
- кашель;
- синюшный цвет губ, ногтевого ложа.
Вирусная
Малыши, у которых выявлена вирусная пневмония, подвержены меньшей опасности. Эта форма заболевания хорошо поддаются лечению. Часто болеют дошкольники 4-5 лет.
Болезнь заразна, инфицирование происходит при прямом контакте со слизью или слюной больного. Нередко распространение происходит воздушно-капельным путем.
Симптомы болезни выражены не так резко, появляются постепенно:
- увеличивается частота вдохов и выдохов;
- возникает ощущение нехватки воздуха;
- появляются хрипы;
- закладывает нос;
- болит горло;
- пропадает желание принимать пищу;
- иногда беспокоит диарея.
Микоплазмоз

Одну из коварных форм воспаления легких – атипичную – вызывают бактерии микоплазмы. Особенность такой пневмонии ‒ смазанные симптомы. Малыш сохраняет активность, хотя ощущает недомогание. Он не лежит в постели, состояние не настолько тяжелое, чтобы возникло подозрение о воспалительном процессе. Признаки поражения легких при вялотекущей пневмонии:
- немотивированная усталость;
- головная боль;
- сыпь на коже;
- умеренная лихорадка;
- кашель;
- осиплый голос;
- боль в горле;
- ушные инфекции.
Хламидийная

Такая пневмония передается от человека к человеку. Ее возбудитель ‒ хламидия. На первых этапах симптомы болезни напоминают ОРЗ. Появляется общее недомогание, воспаляется гортань. У ребенка начинает болеть горло, через несколько дней присоединяется сухой кашель. При скрытой форме иногда развивается конъюнктивит. Нередко увеличиваются шейные лимфоузлы. При этом температура не достигает запредельных показателей.
Коклюш
Если ребенку не сделали прививку от коклюша, каждый третий малыш с таким диагнозом переносит воспаление легких. Пневмония развивается из-за присоединения вторичной инфекции. К традиционным симптомам коклюша добавляются признаки поражения легких:
- частый кашель, хрипы;
- дыхательная недостаточность;
- посинение носогубного треугольника;
- выраженная слабость;
- очень высокая температура;
- головная боль, головокружение;
- красные сыпь по телу.
Признаки у грудничков

Сложно определить эту болезнь у младенцев, потому что отсутствуют ее типичные признаки. Родители замечают, что обычное поведение малыша меняется, но не связывают это с поражением органов дыхания. Симптомы пневмонии у грудничков, которые должны вызвать тревогу:
- бледность кожных покровов;
- длительный непрекращающийся плач;
- отказ от грудного молока (искусственных смесей);
- беспокойный сон;
- вялость, снижение подвижности;
- приступы рвоты.
Диагностика
Постановку диагноза начинают с выяснения жалоб, осмотра больного. Врач прослушивает легкие малыша. Чтобы определить степень, размеры поражения, назначают рентгенологическое обследование грудной клетки.
Второй метод диагностики инфекции – анализ крови.
Если есть воспалительный процесс, то повышается уровень лейкоцитов, увеличивается СОЭ (выше 30 мм/ч).
Лечение пневмонии у детей

Вирусная пневмония лечится без специальных препаратов, с помощью симптоматических средств. Для борьбы с температурой используют жаропонижающие. От кашля дают муколитики.
Ребенку показан отдых, полноценный сон, обильное питье.
Протокол лечения бактериальной пневмонии обязательно включает антибиотики. Курс приема ‒ 10 дней. При тяжелом или осложненном течении болезни его увеличивают до 14 суток и дольше. Даже после исчезновения хрипов и нормализации температуры, прием антибиотиков продолжают еще 2- 3 дня.
Больным с тяжелой формой болезни назначается кислородная терапия. Дети дышат увлажненным кислородом.
Для лечения пневмонии педиатры применяют:
- Жаропонижающие средства.
- Антигистамины для снятия отека.
- Препараты для расширения просвета бронхов.
- Лекарства для разжижения мокроты.
Антибиотики
Лечение бактериальной формы пневмонии у детей педиатры начинают с Амоксициллина и Аугментина или Азитромицина и Сумамеда. В тяжелых случаях малышам назначают антибиотики широкого спектра действия – Цефазолин и Цефтриаксон. К ним добавляют препарат Метрогил.
Амоксициллин
Антибиотик широкого спектра из разряда полусинтетических пенициллинов. Используется в лечении нетяжелых пневмоний вместе с Клавуланатом. Минус ‒ низкая эффективность в отношении некоторых стафилококков, микоплазм и стрептококков. Амоксициллин назначают с первых дней жизни. Малышам до 5 лет дают суспензию. Детям постарше разрешены таблетки или капсулы. Курс 7 ‒ 10 дней. Цена – 45 р./ 16 таблеток по 250 мг.
Цефтриаксон
Это самый эффективный препарат при пневмонии. Он входит в группу цефалоспориновых антибиотиков, имеет широкий диапазон действия. Цефтриаксон дает высокий терапевтический эффект, справляется даже с тяжелыми и запущенными формами недуга. Назначают в виде уколов после пробы на аллергию. Курс 10 ‒ 12 дней. Основные противопоказания ‒ серьезные нарушения в работе почек и печени. Цена – 16 р./1 г порошка для приготовления раствора.
Азитромицин
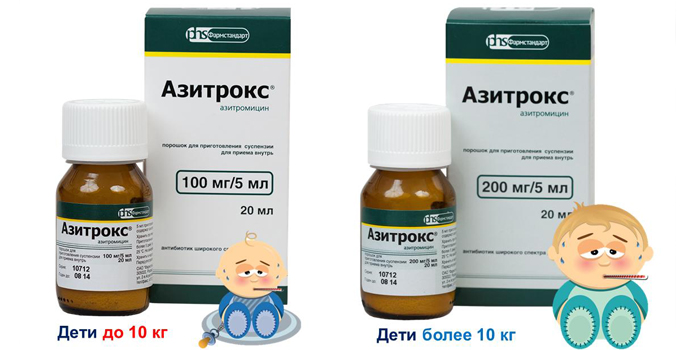
Антибиотик широкого спектра из группы макролидов, обладает пролонгированным действием. После приема последней дозы активное вещество сохраняется в крови еще 3 дня. Малышам до 6 лет его назначают в форме суспензии. Курс ‒ 3-5 суток. При длительном приеме возникает риск сердечной аритмии, диспепсических расстройств. Азитромицин не рекомендован при тяжелых заболеваниях печени и почек. Стоимость – 35 р./6 капсул по 250 мг.
Когда необходимо лечение в стационаре
Если воспаление легких протекает в легкой форме (бытовое название – ходячая пневмония) или имеет среднюю степень, с разрешения и под контролем врача его лечат дома. Основные показания для госпитализации ‒ возраст до трех лет и тяжелое течение. Домашнее лечение не подходит детям, у которых есть хронические заболевания, проблемы с сердцем, кровообращением.
Срочная госпитализация

Экстренную госпитализацию в стационар проводят всем малышам до 2-х месяцев. Она необходима, если у больного начались судороги, отмечены нарушение сознания, бред, резко увеличилась частота сердечных сокращений и дыхания.
Родители должны вызвать скорую помощь при развитии признаков острой дыхательной недостаточности (малыш задыхается, синеет).
Еще один повод для незамедлительного помещения в стационар ‒ резкая бледность, мраморность кожи, холодные конечности при очень высокой температуре. Неотложная помощь должна быть оказана при выраженных признаках интоксикации ‒ ребенок все время спит, совсем не принимает воду, пищу, не сосет грудь.
Больного должен срочно осмотреть врач, если наблюдаются признаки распространения инфекции в другие части тела.
Симптомы, которые нельзя оставлять без внимания: опухание, покраснение суставов, боль в костях, напряжение затылочных мышц, рвота.
Помощь ребенку во время болезни
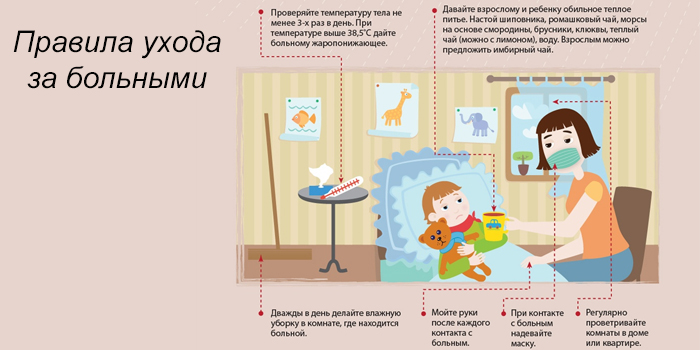
Лечение пневмонии длится от 2 до 3 недель. После выздоровления наступает этап реабилитации. Он составляет от 14 дней до 3 месяцев. Главное условие для быстрого и успешного восстановления ‒ правильный режим дня. В этот период показаны непродолжительные ежедневные прогулки на свежем воздухе. При этом нельзя допускать переохлаждения.
Чтобы снизить вероятность инфицирования, лучше на время изолировать ребенка от тесного контакта с другими детьми.
Условия для выздоровления дома
Во время лихорадки и интоксикации обязательно поддерживайте постельный режим. Когда температура начнет спадать, можно совершать небольшие прогулки. Важно организовать правильное питание ‒ исключите жирную, острую пищу.
Стандарт лечения ‒ обильное питье.
Полезны травяные чаи, соки, витаминные морсы, вода без газа. Малышу необходим чистый свежий воздух. Поэтому обязательно проводите проветривания, влажную уборку.
Симптоматическая терапия
Чтобы облегчить состояние ребенка, помочь организму активнее справляться с болезнью, применяют симптоматические препараты. При температуре от 38, 5 (у грудничков – выше 38) дают жаропонижающие.
Для легкого откашливания мокроты используют муколитики. Такие средства можно применять в виде растворов для ингаляций небулайзером.
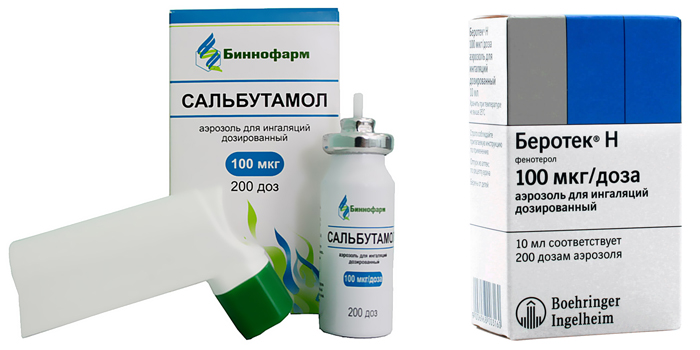
Чтобы улучшить дыхание, снять спазм бронхов, назначают бронхолитики ‒ Сальбутамол, Беротек. Для уменьшения отека легочной ткани показаны антигистаминные средства, например, Фенистил. На стадии выздоровления дают препараты для усиления иммунитета и поливитамины. Кроме лекарств, показан массаж спины, дыхательная гимнастика, физиопроцедуры.
Муколитики и отхаркивающие препараты

Для разжижения и выведения мокроты применяют муколитические средства. К ним относятся: Амброксол, Ацц, Лазолван, Амбробене. Для пациентов до года безопасны сиропы Геделикс, Линкас. Для улучшения дыхательной функции, предупреждения обструкции, применяют ингаляции с Беродуалом.
Жаропонижающие
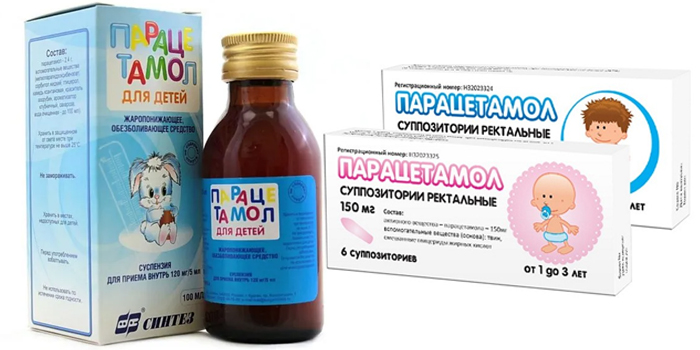
При воспалении легких температура держится более 3 дней, поднимается от 38 и выше. Для устранения лихорадки используют Парацетамол. Хороший эффект в борьбе с жаром дает нестероидное противовоспалительное средство ‒ Ибупрофен. Если температура выше 40 однократно вводят литическую смесь.
Профилактика
Для защиты от такого грозного заболевания малышам делают прививку. Она формирует иммунитет к возбудителям пневмонии, предупреждает развитие осложнений.
С 2 месяцев рекомендована вакцина Превенар. С 3 месяцев ‒ АКТ-Хиб. Детям старше 2 лет подходит Пневмо-23.
Меры профилактики простые и доступные. К ним относятся: закаливание, грамотное лечение вирусных инфекций. Важно, чтобы ребенок правильно питался, проводил время на свежем воздухе, соблюдал гигиену. Это укрепит иммунитет, снизит опасность заражения воспалением легких.
[adinserter block="5"]